L’ECG réalisé chez le sportif régulier dans le cadre ou non d’une fédération sportive (licence) ou avec un haut niveau d’entraînement (athlète) peut présenter des modifications physiologiques ou des variantes de la normale (ECG : sportif normal). Il peut aussi présenter des anomalies qui justifient une évaluation complémentaire.
Il faut distinguer le cas des athlètes (≥ 8 h par semaine) des autres sportifs.
Formation en visio (gratuite) Santé Académie : 6 mars 2024
Chez l’athlète
Certaines anomalies constatées chez l’athlète (≥ 8 h par semaine) justifient un bilan complémentaire et parfois un arrêt temporaire du sport, en accord avec les sociétés savantes (voir ci-dessous AHA/ACC 2017 et ESC 2018 [1]). La détection de ces anomalies a pour but l’identification des patients à risque de mort subite. Certaines anomalies sont faciles à reconnaitre, d’autres nécessitent une formation plus poussée que la formation universitaire de base offerte à tout médecin.
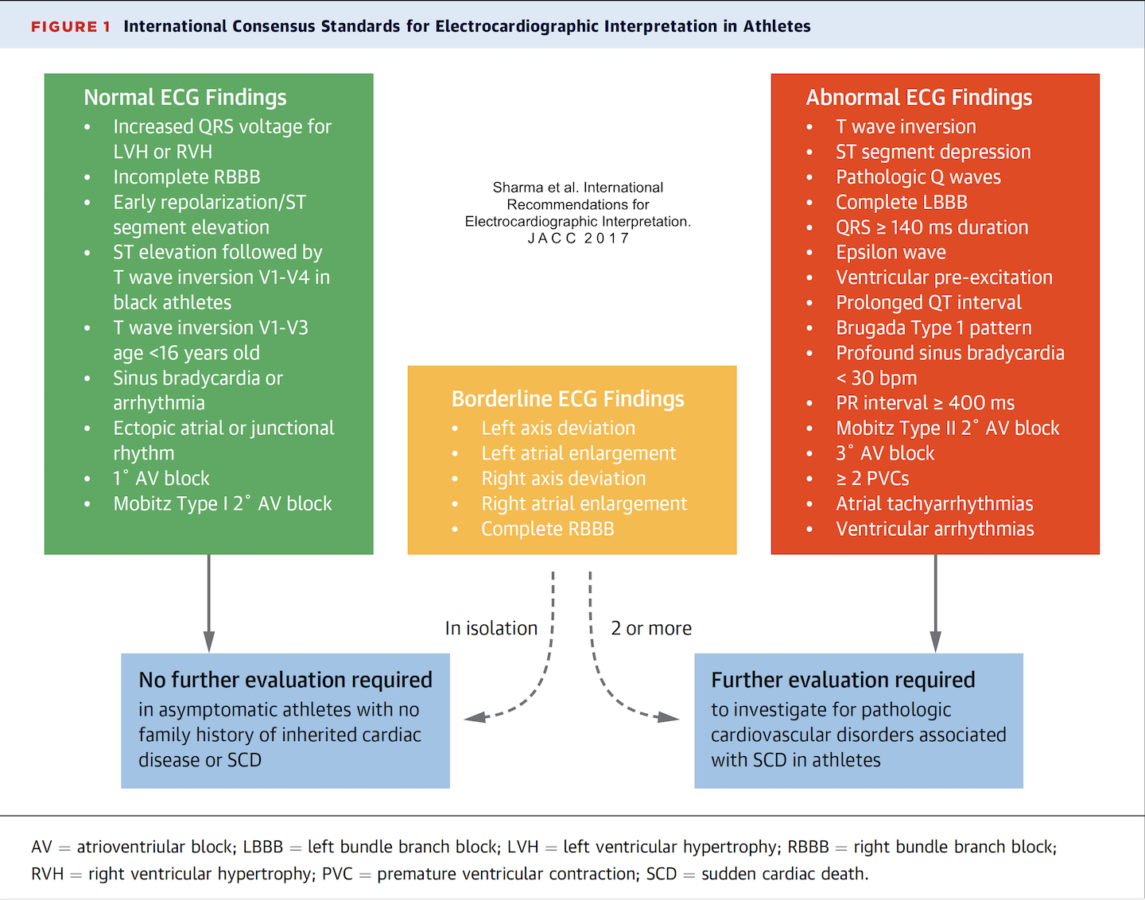
Anomalies ECG justifiant une évaluation complémentaire [1][2][3]
- Une bradycardie sinusale ≤ 30/min
- Un BAV avec PR ≥ 400 ms, un BAV 2 Mobitz 1 ou un bloc AV de haut degré
- Un bloc de branche gauche, des complexes QRS larges (≥ 140 ms) ou des ondes Q pathologiques doivent conduire à l’arrêt du sport et une exploration cardiovasculaire.
- Une préexcitation qui ne disparaît pas à l’effort avec l’accélération de la fréquence cardiaque doit être explorée.
- Certaines anomalies de repolarisation doivent conduire à un arrêt du sport et une exploration cardiovasculaire :
- sous-décalage de ST
- ondes T inversées (sauf formes bénignes, cf. ECG : sportif normal)
- repolarisation Brugada type 1. ECG Brugada (attention aux “formes mineures” réduites à une onde R’ atypique en V1 ou V2 [5])
- Des ondes epsilon. Les ondes epsilon sont quasi pathognomoniques de la Cardiomyopathie Ventriculaire Droite Arythmogène (CAVD). Comme elles sont généralement visibles à un stade avancé, elles sont le plus souvent associées à d’autres anomalies telles que des ondes T négatives en antérieur ou des blocs focaux en regard des dérivations droites. Les explorations à programmer en cas d’ondes epsilon doivent viser la recherche d’une CAVD.
- Une tachyarythmie atriale justifie une évaluation cardiologique. Les accès paroxystiques de fibrillation atriale sont plus fréquents chez les sportifs vétérans en raison du remodelage électrique atrial [4].
- ≥ 2 ESV par tracé de 10 secondes ou > 2000 ESV/24 h doivent faire suspecter une cardiopathie structurelle [4]. L’apparition ou l’aggravation à l’effort d’une arythmie ventriculaire représente une contre-indication à la pratique intensive du sport.
- Un intervalle QTc long avec chez l’homme > 470 ms, la femme > 480 ms. Une valeur anormale trouvée par l’ordinateur doit être vérifiée par un expert. NB. la correction du QT par la formule de Bazett sous-estime la valeur du QTc en cas de FC ≤ 50/min et surestime sa valeur en cas de FC ≥ 90/min [6]. Une onde T anormale (trop large, crochetée ou trop pointue), peut être suggestive d’un syndrome du QT long congénital, malgré un QTc normal ou borderline (Cf. Syndrome du QT long congénital) [6]. Vidéo YouTube pour mesure et interprétation du QTc ici.
- Un intervalle QT court < 320 ms (plus qu’exceptionnel) doit être exploré (Cf. Syndrome du QT court congénital)
Attention. Certaines anomalies apparaissent avec l’âge ou l’entraînement et d’autres disparaissent ou sont intermittentes. La répétition des ECG doit être guidée par le jugement clinique et les recommandations en usage. L’ECG de repos chez le sportif ne permet généralement pas de détecter certaines pathologies à risque de mort subite comme l’infarctus, qui peut survenir alors que l’ECG est strictement normal. En cas de risque cardiovasculaire élevé, une épreuve d’effort peut/doit être envisagée (cf. ECG. sport et certificat).
Pour plus d’informations, présentation des pathologies à haut risque et lecture des ECG pathologiques, consulter la référence [1].
Recommandations AHA/ACC 2017 idem ESC 2018
Anomalies ECG associées (2 ou plus) justifiant une évaluation complémentaire
- Déviation axiale gauche (−30° à − 90°) ou droite (> 120°)
- Hypertrophie oreillette gauche
- Hypertrophie oreillette droite
- Bloc de branche droit complet
Les autres sportifs
Le sportif occasionnel, le sportif en demande de licence et a fortiori les sportifs homme-femme après 35-45 ans sont les plus à risque de mort subite au cours d’un sport à haute contrainte cardiovasculaire. La lecture de l’ECG recherche les anomalies ci-dessus (en étant moins tolérant sur la bradycardie et le bloc AV) et recherche avec beaucoup d’attention des signes de coronaropathies et une hypertrophie ventriculaire.
- Une hypertrophie ventriculaire gauche ou une hypertrophie ventriculaire droite avec à la fois des QRS hypervoltés et des anomalies associées : hypertrophie atriale gauche ou droite, déviation axiale gauche ou droite, élargissement des QRS, retard droit (V1) ou gauche (V6), signes de surcharge ventriculaire droite ou gauche avec ST descendant et/ou ondes T négatives dans les dérivations précordiales et/ou frontales inférieures
Si vous souhaitez améliorer cette page, contactez-moi, merci
Voici quelques exemples d’ “ECG killers” (LITFL)
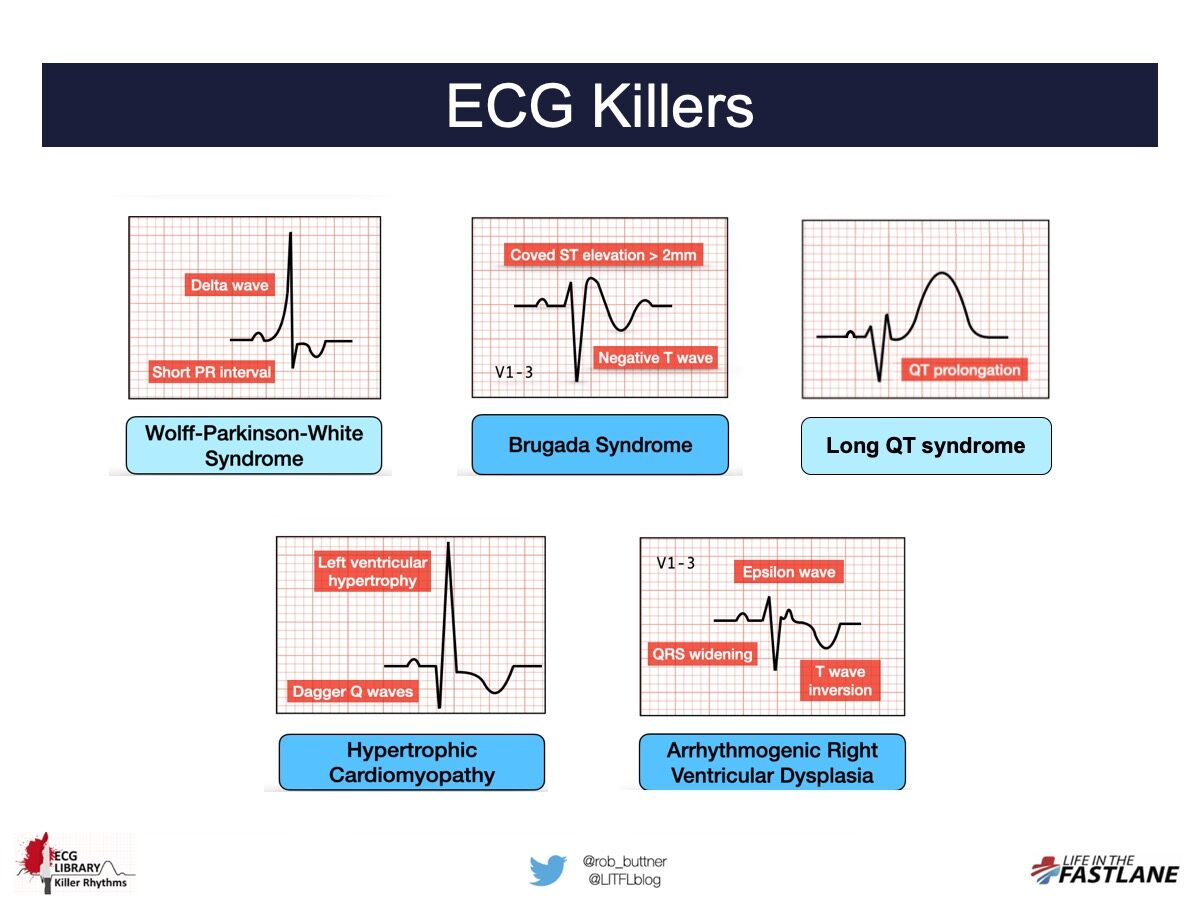
NB. Toutes les causes de mort subite ne sont pas détectables sur l’ECG (dissection aortique, embolie pulmonaire, malformation coronaire…), et un ECG unique ne peut pas toujours détecter une anomalie intermittente ou fluctuante (QT long, préexcitation, ESV, Brugada…).
La mauvaise position des électrodes peut conduire à des erreurs d’interprétation préjudiciables [2]
- Une source majeure d’erreur technique potentielle est le mauvais placement ou des électrodes, ce qui inclut fréquemment les inversions de dérivation par inadvertance, et celles dans lesquelles les dérivations V1 et V2 sont placées dans le deuxième (plutôt que le quatrième) espace intercostal et les précordiales gauche V5 et V6 les dérivations sont placées sous les extensions horizontales de V4 dans le cinquième espace intercostal (Cf. Inversion des électrodes).
- Un mauvais placement précordial entraîne une distorsion de la progression de l’onde R précordiale, simulant ainsi l’infarctus antéroseptal; il amplifie les déviations terminales R et sur-élève les segments ST dans V1 et V2; il complique l’utilisation des critères standards pour le diagnostic de l’hypertrophie ventriculaire.
- Parce que le placement des électrodes varie souvent, la reproductibilité de l’ECG précordial est médiocre, et cette variabilité peut limiter la capacité de séparer les tracés normaux des tracés anormaux.
Causes of sudden cardiac death in athletes (EHRA, ESC 2017) [3]: ce classement concerne les athlètes de haut niveau et ne tient pas compte de l’âge, du sexe et du type de sport
- Hypertrophic cardiomyopathy ………………………………….
- Arrhythmogenic right ventricular cardiomyopathy ……..
- Coronary congenital abnormalities …………………………..
- Ventricular pre-excitation ………………………………………..
- Left ventricle non-compaction ………………………………….
- Dilated cardiomyopathy ………………………………………….
- Valvulopathies ……………………………………………………….
- Inherited primary arrhythmia syndromes …………………
- Long QT syndrome ………………………………………..
- Short QT syndrome …………………………………………..
La suite est réservée aux membres et stagiaires du site.
Connexion | Devenir membre | Devenir stagiaire