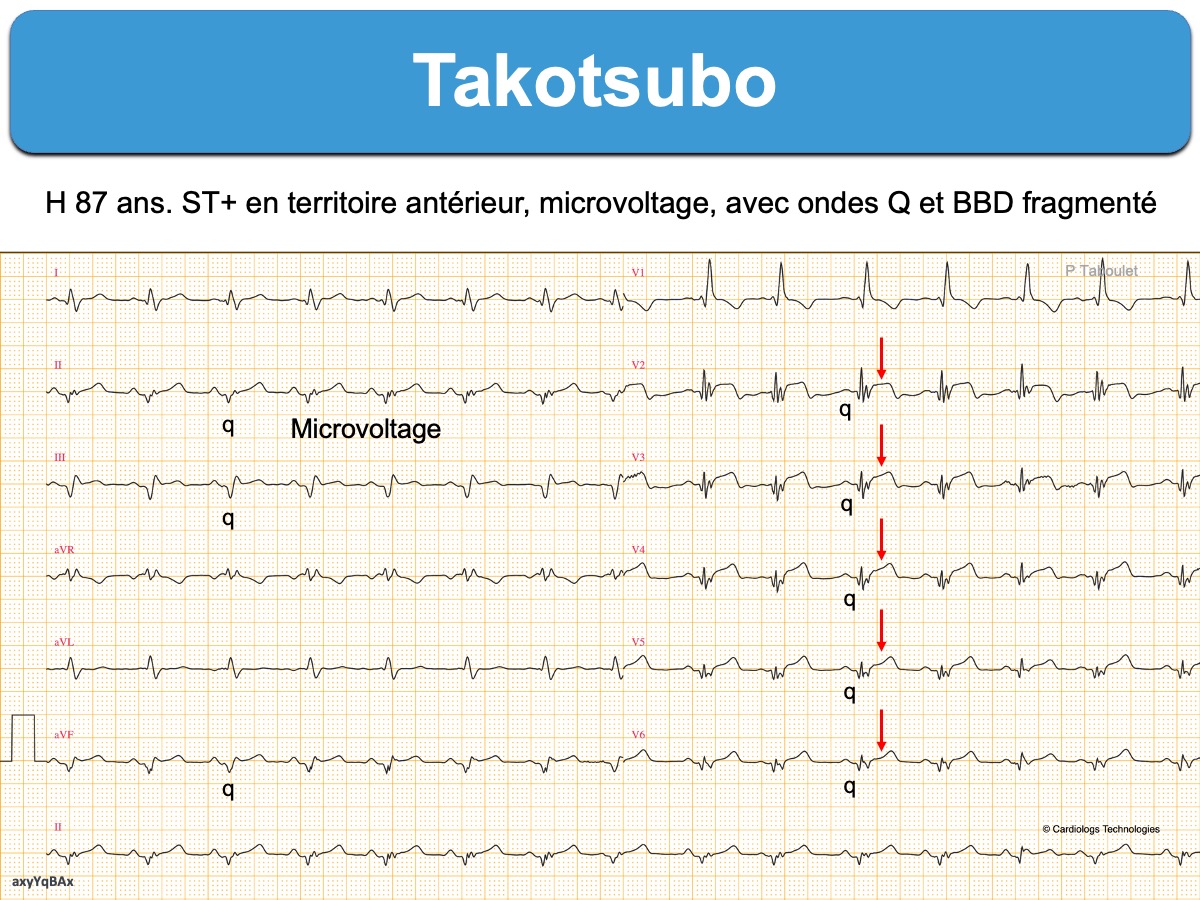
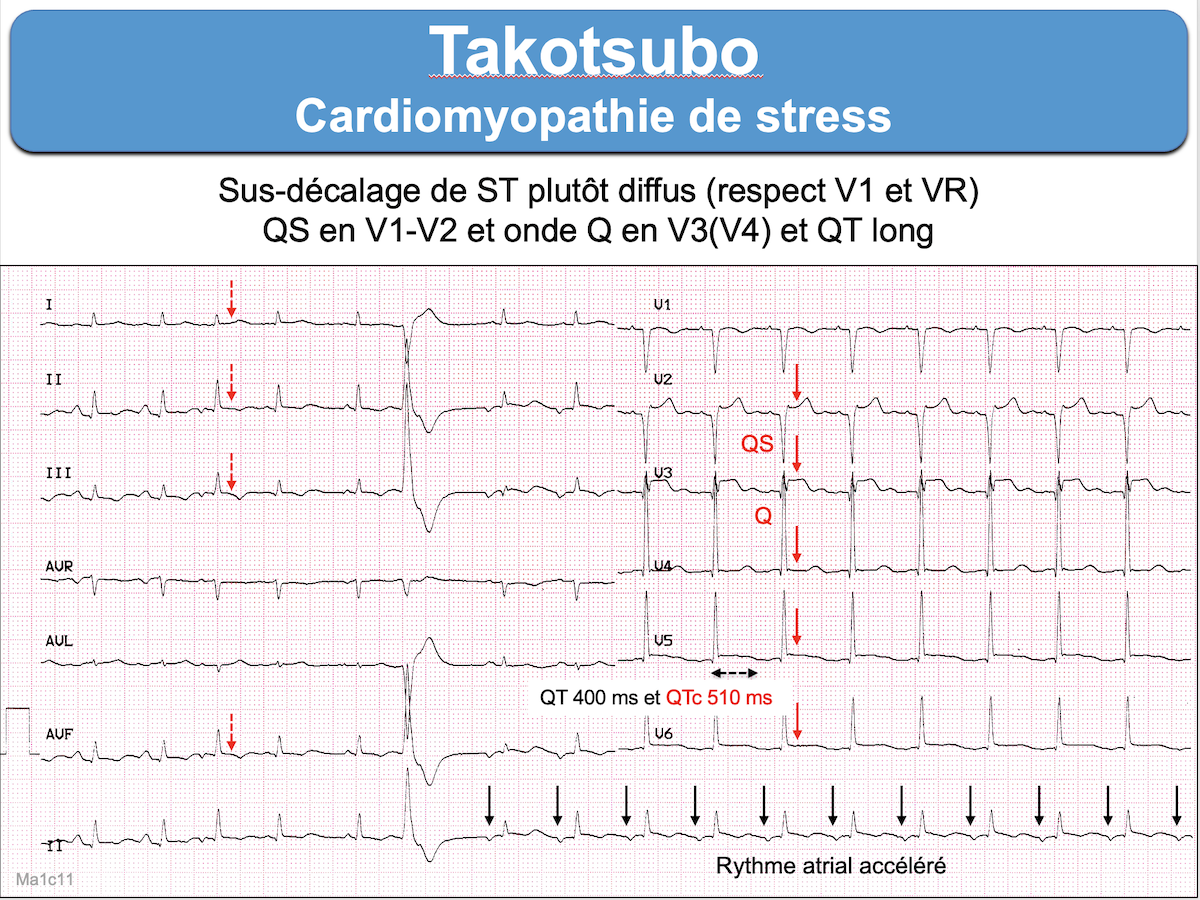
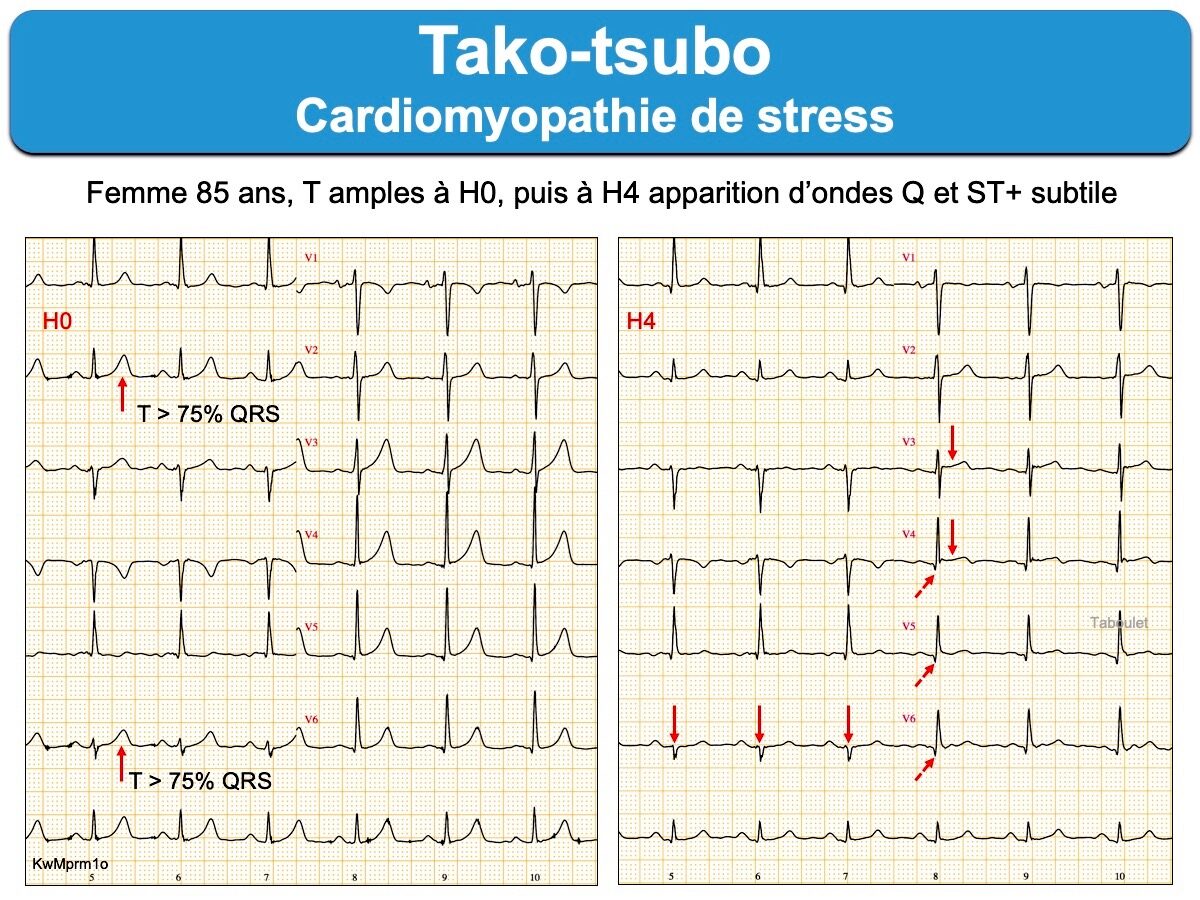
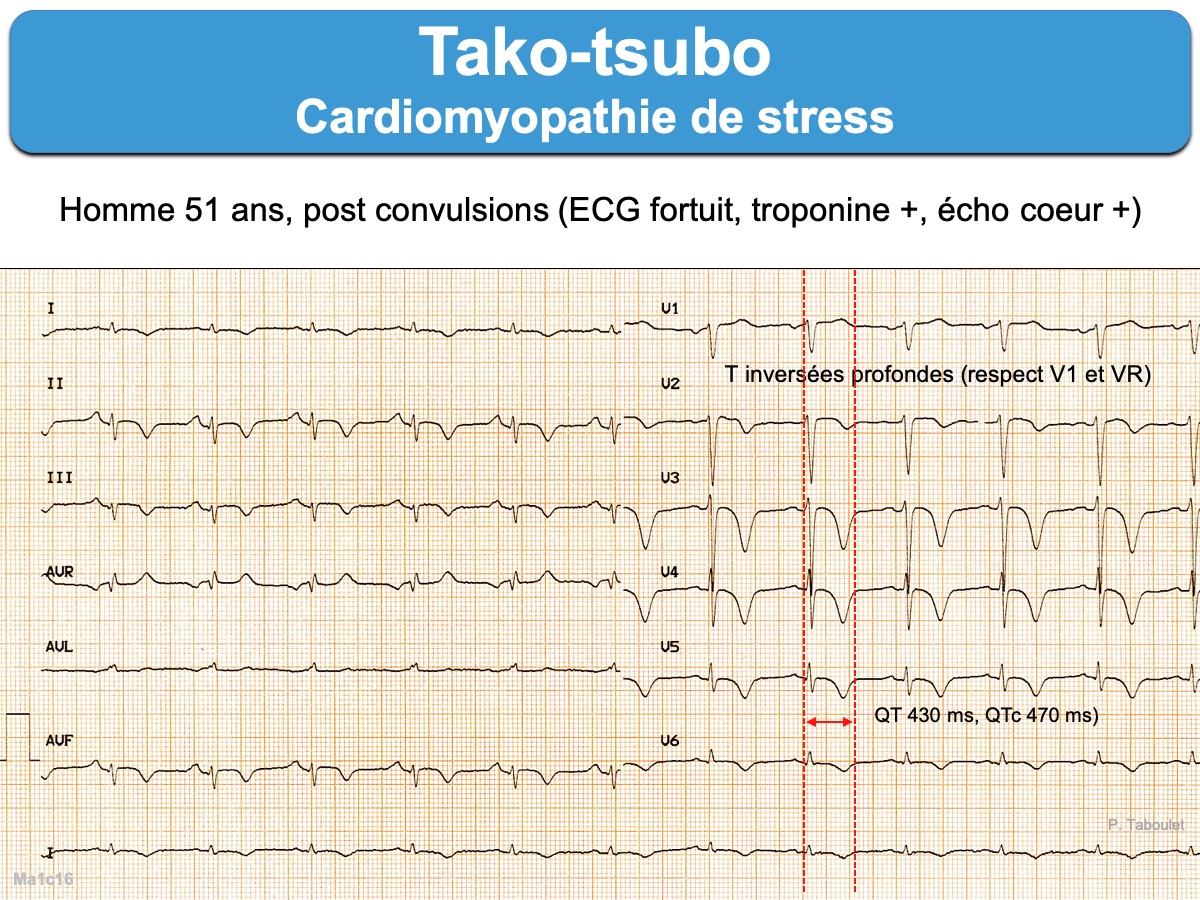
Cardiomyopathie aiguë catécholergique (ou « infarctus de stress à coronaires saines ») qui frappe en majorité la femme après 60 ans après un stress émotionnel intense (« syndrome du cœur brisé ») [1][1bis].

Le takotsubo (TK) est une entité révélée par les Japonais en 1990 qui lui ont donné le nom d’un vase japonais utilisé pour la capture des poulpes ou « tako-tsubo » en raison de l’aspect du cœur en ventriculographie qui révèle généralement une dysfonction du ventricule gauche sévère, avec ballonisation de l’apex du VG (transient left ventricular apical ballooning syndrome).
C’est un syndrome en rapport probable avec une dysrégulation du système nerveux autonome. Une dysfonction du système limbique est incriminée comme responsable du takotsubo (TK) [2]. Le rôle de fortes concentrations circulantes de catécholamines sur l’endocarde est avancé pour expliquer la sidération du ventricule gauche par le biais d’un spasme microvasculaire diffus, une atteinte myocytaire ou d’autres causes [3]. Les facteurs déclenchants physiques ou émotionnels sont présents dans 2/3 des cas [1]. La physiopathologie reste incertaine [11], mais progresse (revue 2025 [17]).
La présentation clinique est souvent similaire à celle d’un infarctus, mais l’incidence est beaucoup plus rare. Ainsi, en cas de suspicion d’infarctus, un TK est trouvé dans 1-2% (4th Universal MI 2018).
Le pronostic vital est engagé en phase aiguë. La mortalité initiale est proche de celle d’infarctus ST+ (1.8% selon [5] davantage pour l’ESC), mais l’altération initiale de la fraction d’éjection est en moyenne plus sévère en cas de TK [2]. En revanche, l’évolution se fait généralement vers la récupération complète de la fonction cardiaque, mais des séquelles cardiovasculaires et des récidives sont possibles (1% par an) [5].
La clinique

Elle est variée et peut associer douleur thoracique (inconstante), œdème pulmonaire ou choc cardiogénique, typiquement chez la femme après 60 ans après un stress émotionnel intense* (« syndrome du cœur brisé ») ou une atteinte physique (postopératoire, traumatisme, agression…). Les formes atypiques sont nombreuses (ex. Syncope sur QT long…) et souvent méconnues (simples anomalies ECG) [4]. Lire l’épidémiologie rapportée dans la plus grande série publiée en 2019 par F. Pelliccia [5].
*Il peut s’agir d’un stress psychologique (suite au décès d’un proche, un conflit familial, l’annonce d’un cancer, une maladie aiguë..), une douleur physique intense (suite à une opération, une agression, un accident, une chute avec séjour prolongé sur le sol) ou plus rarement un événement heureux émotionnellement fort : mariage, naissance, retrouvailles.
Pattern ECG
À l’admission, on objective, peut être en rapport avec le temps écoulé depuis le début des symptômes, soit un sus-décalage de ST, soit des ondes T inversées, symétriques et profondes (plutôt aprè
s 12-24 h) [6][10][15]. Ces anomalies prédominent et/ou diffusent principalement vers les dérivations antéro-inférieures (V2-V5-I-II-III-VF). Elles sont dynamiques et s’accompagnent généralement au cours de l’évolution d’un allongement du QT [14] et/ou d’un bas voltage des QRS (ou une atténuation du voltage au cours de l’évolution) [10bis].

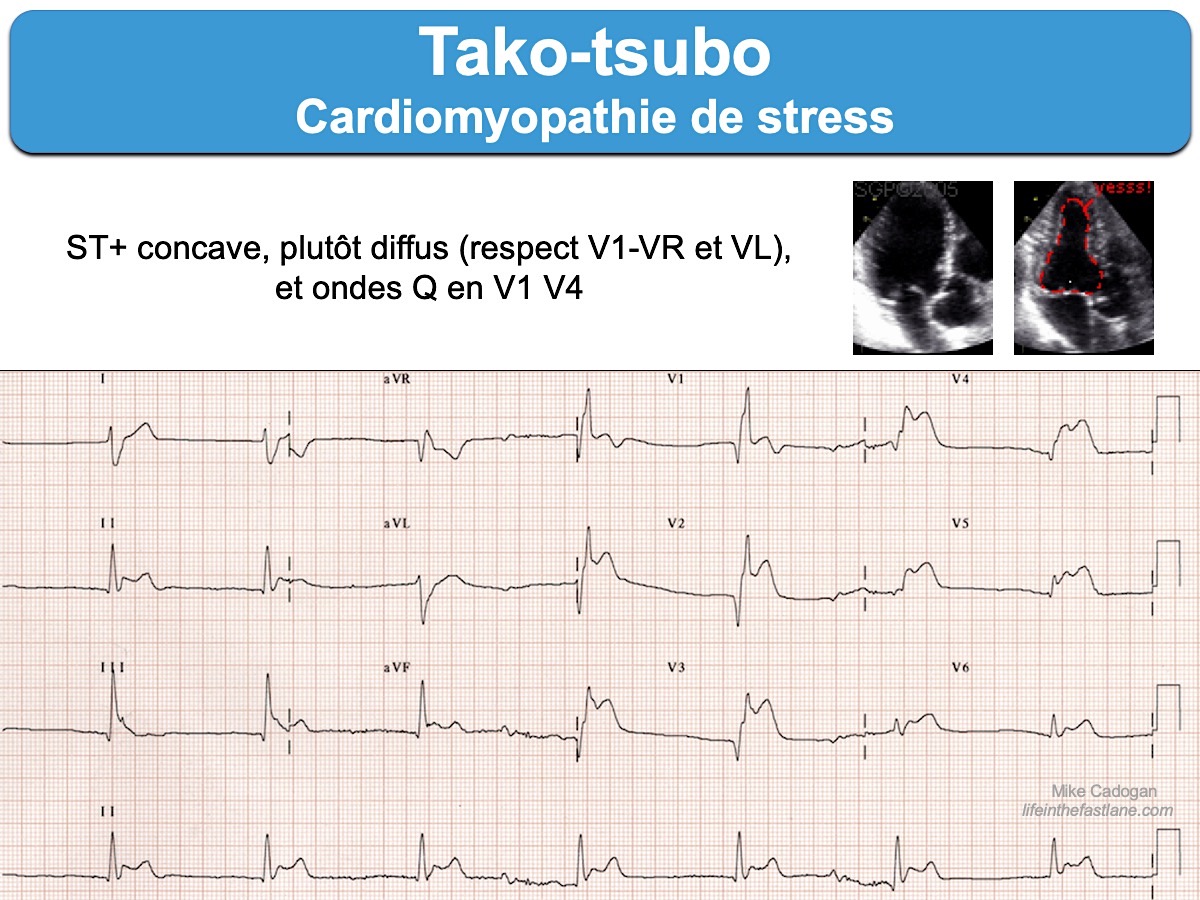
1- Sus-décalage de ST (pattern ST+)
Le sus-décalage de ST et les anomalies des QRS (ondes Q, QS ou r rabotées) sont visibles préférentiellement autour de l’apex du cœur (V3-V4) [10] ou parfois V2-V3.
L’aspect évoque en premier lieu un infarctus ST+, mais souvent :
- le sus-décalage de ST est peu ample, atypique, plutôt horizontal et allongé.
- les ondes Q sont peu larges et sont plus rares que dans les infarctus ST+ [15].
- le miroir (ST-) est modéré et limité le plus souvent à VR-V1 et parfois VL-V2 (dérivations les plus opposées à l’apex).
D’autres particularités comme un intervalle QT long ou prolongé, une fréquence cardiaque non lente et une tendance au bas voltage des QRS doivent faire évoquer un takotsubo, mais les meilleurs experts peuvent s’y tromper.
Le pattern ST+ n’est pas la forme la plus fréquente du takotsubo, mais la plus souvent associée à un « typical apical ballooning pattern » [16].
Le tracé ECG est dynamique, mais évolue généralement plus lentement qu’un infarctus ST+.
Le diagnostic ECG peut être très difficile au début des symptômes.
Le diagnostic ECG est très difficile aussi dans les formes infarctoïdes ST+.
Le diagnostic ECG est très difficile lorsque l’algorithme ne détecte rien du tout !
F 69 ans, très asthénique et anxieuse à cause d’un COVID actif depuis 10 jours. Asthénie, dyspnée, anxieuse et déprimée. Seule à la maison. Elle a fait une syncope, est tombée et a eu un traumatisme facial (6 points de suture). À l’arrivée aux urgences, Oxygène 2l/min. Bonne HD. D dimères 740, l’angiographie pulmonaire montre une pneumopathie COVID sans EP. La troponine était à 300 puis à 440 (N < 14). L’écho coeur a suggéré un TK et elle a été transférée pour une angiographie coronaire (qui sera normale). La troponine T était à 2800. L’IRM a montré un TK typique. Elle s’est ensuite améliorée, l’ECG et l’écho sont devenus normaux. Elle rentre à domicile à J7.
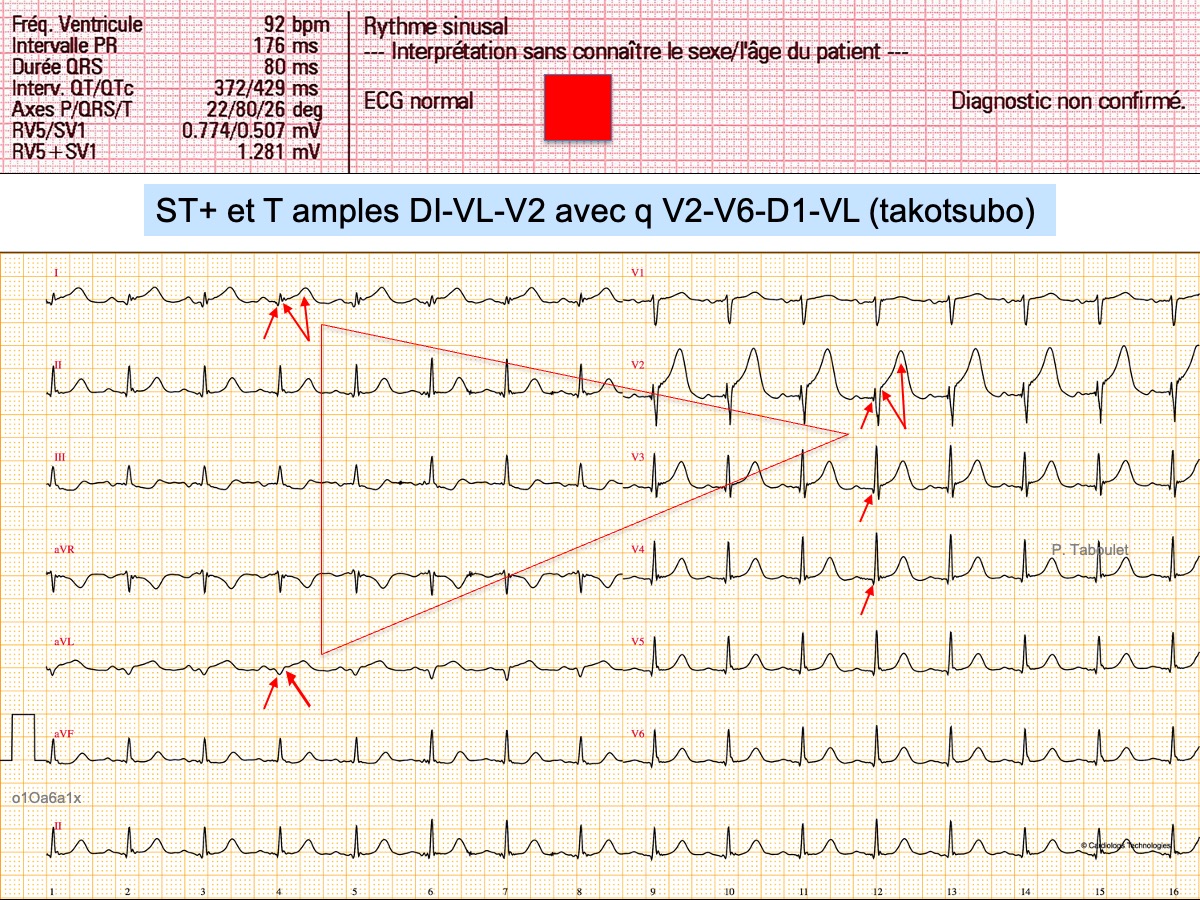
L’ECG suggère avant tout un d’infarctus ST+ en D1-VL et V2 (« South African Flag sign »), mais il s’agit d’un Takotsubo.
———-
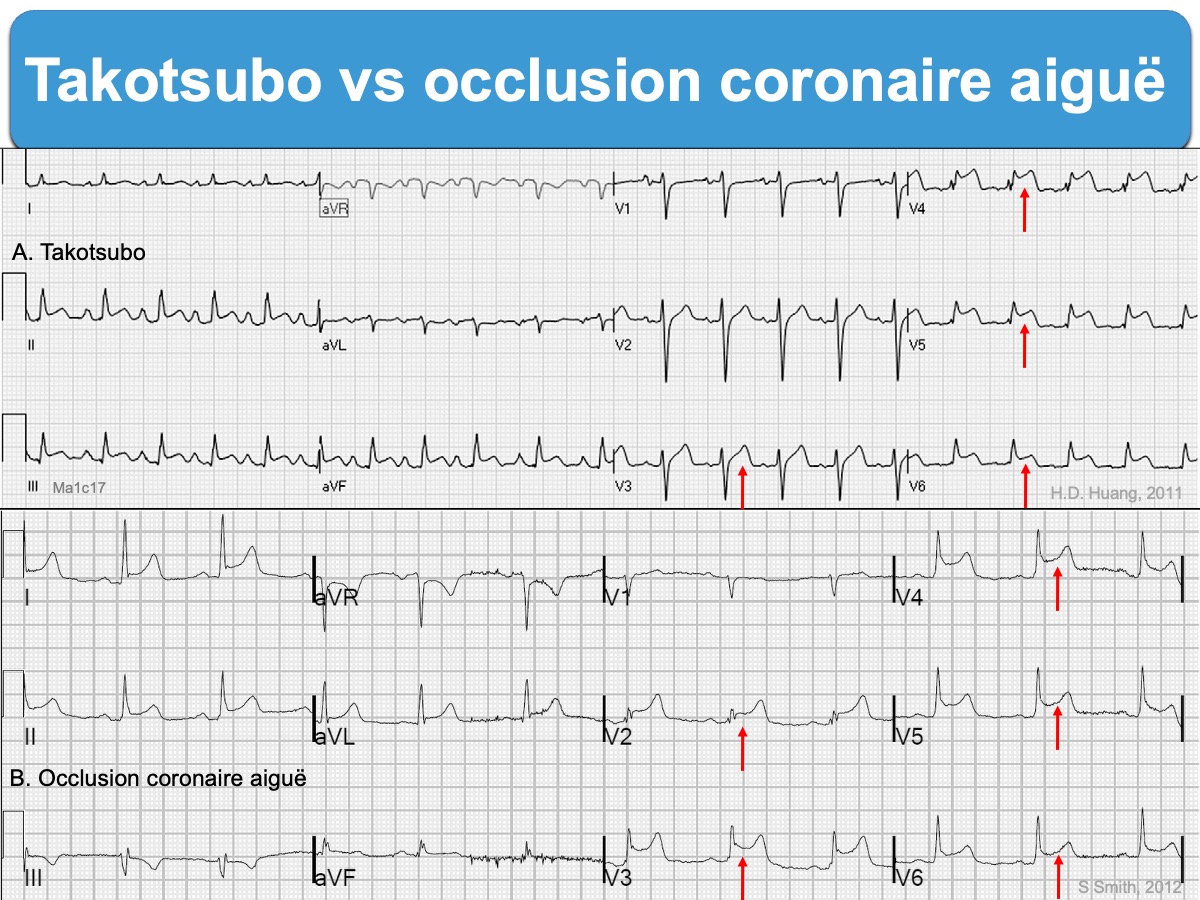
En règle générale, en cas de SCA ST+ il est impossible de distinguer un takotsubo d’une occlusion coronaire aiguë et vice versa. Dans les deux cas ci dessous, l’IA de PmCardio (oct 2025) signale un risque fort d’occlusion coronaire aiguë.
2- Ondes T inversées
Les ondes T inversées sont très fréquentes au cours d’un TK, d’emblée ou surtout au cours de l’évolution. L’association d’ondes T inversées profondes avec intervalle QT long, parfois très long, est particulièrement évocatrice d’un TK [12]. Une onde T inversée observée dans ≥ 6 dérivations à J2 de l’admission serait plus sensible et spécifique d’un TK que d’un infarctus ST+ [15].
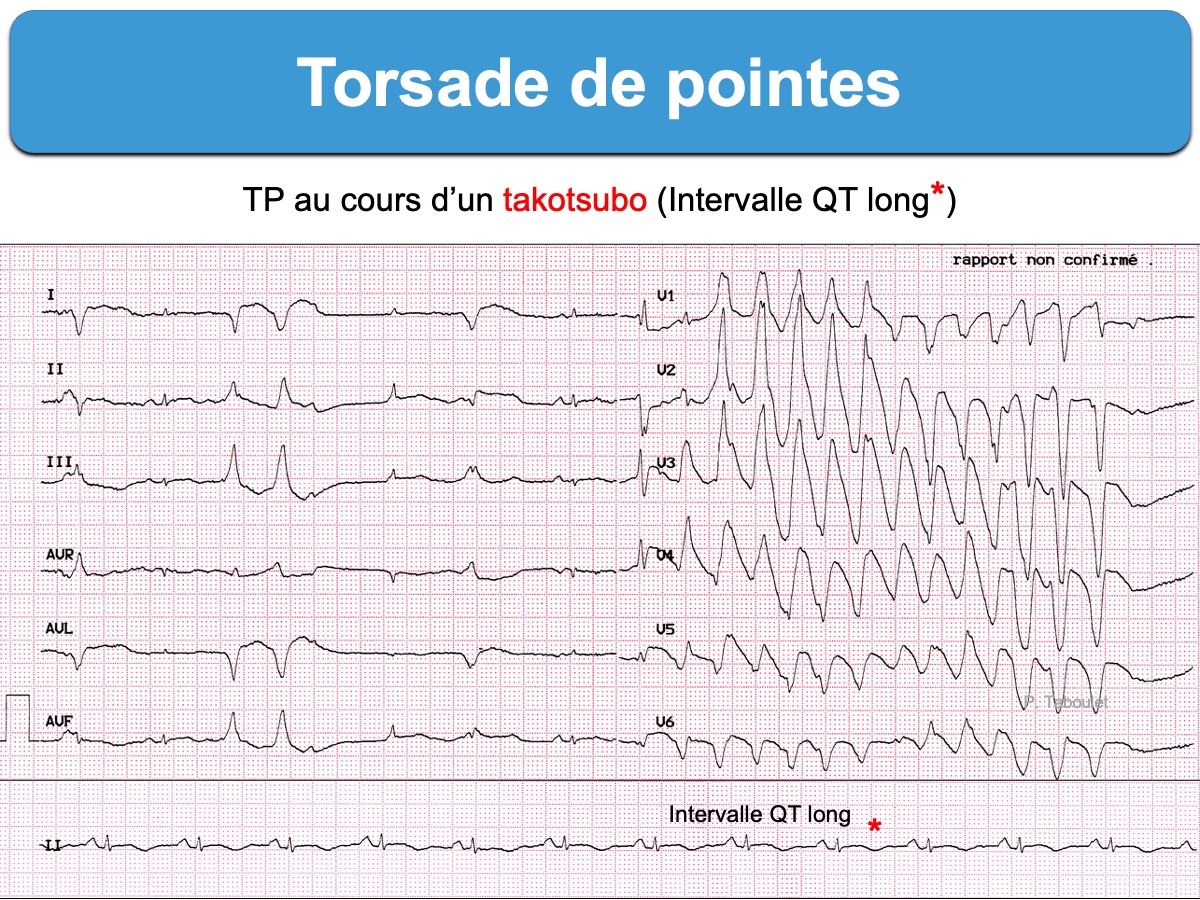
3 – L’intervalle QT long
L’intervalle QT s’allonge au cours de l’évolution et peut persister au delà de 7 jours (mise au point [14]). Une valeur du QTc > 500 ms expose à des torsades de pointe, parfois révélées par des syncopes ou des convulsions.
4 – Autres anomalies
D’autres anomalies ont été rapportées dans les séries [4] :
- Un bas voltage des QRS (ou une atténuation du voltage au cours de l’évolution) serait présent dans 90% des cas et ajoute à la capacité diagnostique de l’ECG [10bis]
- Aspect de péricardite aiguë (microvoltage, tachycardie, sus- ou sous-décalage de ST diffus…) [9]
- BBG transitoire est possible, mais exceptionnel
- Allongement de l’intervalle P-R ou un bloc interatrial
- ST+ en aileron de requin (« shark fin« ) [13].
- ST-
Biologie
L’élévation de la troponine est constante, mais souvent modeste [7][12], comparée à l’importance des signes électriques ou échographiques et l’élévation franche des peptides cardiaques natriurétiques (BNP et NT-proBNP) [8][13].
Échocardiographie
Elle montre typiquement un ballonnement apical et une hypokinésie limitée à l’apex du VG compatible avec un takotsubo [12]
Mais tous les ballonnements apicaux ne sont pas takotsubo. L’occlusion coronaire aiguë d’une IVA « enveloppant la pointe » entraînera les mêmes résultats.–> voir ici.
Certaines formes de Takotsubo sont inversées en échocardiographie, c’est-à-dire que l’hypokinésie pariétale prédomine à la base tandis que l’apex est respecté (reverse takotsubo)… Pas facile la médecine.
Pour compléter vos connaissances: 20 Quiz (niveau 1-2) : Coronaropathie ?
Conduite à tenir et évolution
Le diagnostic de takotsubo est un diagnostic d’exclusion que l’on ne retient généralement qu’après coronarographie négative et imagerie positive (ventriculographie, échographie, IRM) afin d’écarter les diagnostics différentiels (infarctus ST+, cardiomyopathie, péricardite/myocardite, hémorragie cérébrale…) [12].
La coronarographie est normale (des lésions coronaires peuvent néanmoins coexister), mais la ventriculographie (ou IRM) révèle une dysfonction du ventricule gauche sévère, modérée à la base avec akinésie apicale (aspect de ballonisation en vase japonais pour la capture des poulpes ou « tako tsubo »). De plus, l’IRM montre un œdème intramyocardique et l’absence de nécrose/fibrose significative [6].
La normalisation totale du tracé ECG est de règle en plusieurs jours à semaines [1bis][5].
Voir aussi : sus-décalage de ST : généralités et ondes T inversées : étiologies
Blog de SW. Smith et LITFL
- Certaines formes de takotsubo sont inversées (cf. Blog de S Smith)!
- Diffuse ST elevation and Chest pain in an Agitated Middle-aged male: Anterior STEMI or Takotsubo Stress Cardiomyopathy?
- COPD exacerbation, what do the ECG and bedside echo show?
- Respiratory Failure and ST Depression: Is there Posterior STEMI?
- Diffuse ST Elevation. What do you think?
- 19 sept 2022. This ECG is nearly pathognomonic. What is it? (hint: it’s not Wellens’)
- A 40-something woman with acute pulmonary edema — see the Speckle Tracking echocardiogram.
- John Larkin LITFL case 83
Autres ECG, références et différences entre Takotsubo et infarctus ST+ antérieurs (réservés aux abonnés)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire