Tachycardie ventriculaire décrite en 1922 par L. Gallavardin (France) sous forme d’extrasystoles ventriculaires en salves répétitives.
Cette arythmie survient typiquement entre 20 et 40 ans avec une prédominance féminine et un déclenchement diurne. Les symptômes sont essentiellement des palpitations ou sensations vertigineuses occasionnelles, parfois très symptomatiques [1] et certaines formes chroniques non diagnostiquées peuvent se compliquer de cardiomyopathie rythmique (réversible).
Ces TV représentent 70% des « TV idiopathiques » (sur cœur sain) et environ 10% des TV. La bénignité de ces TV repose sur l’absence de cardiopathie gauche ou droite et en particulier l’absence de CVDA dont les TV avec retard gauche sont parfois similaires (cf. TV retard gauche).
Synonyme. Tachycardie de Gallavardin
Physiopathologie
L’automatisme anormal prend naissance en général dans l’infundibulum du ventricule droit (parfois gauche). Il est secondaire à une activité auto-déclenchée utilisant comme médiateur l’AMP cyclique, associé à une hypersensibilité aux catécholamines [1][2][5].
Les extrasystoles ventriculaires infundibulaires surviennent au repos ou sont déclenchées par une stimulation sympathique telle que l’anxiété et l’excitation. D’autres stimulants tels que la caféine semblent également jouer un rôle déclencheur. Chez les femmes préménopausées, les influences hormonales semblent également jouer un rôle important. Il n’y a pas de cardiopathie sous-jacente identifiable.
Aspect ECG [1]
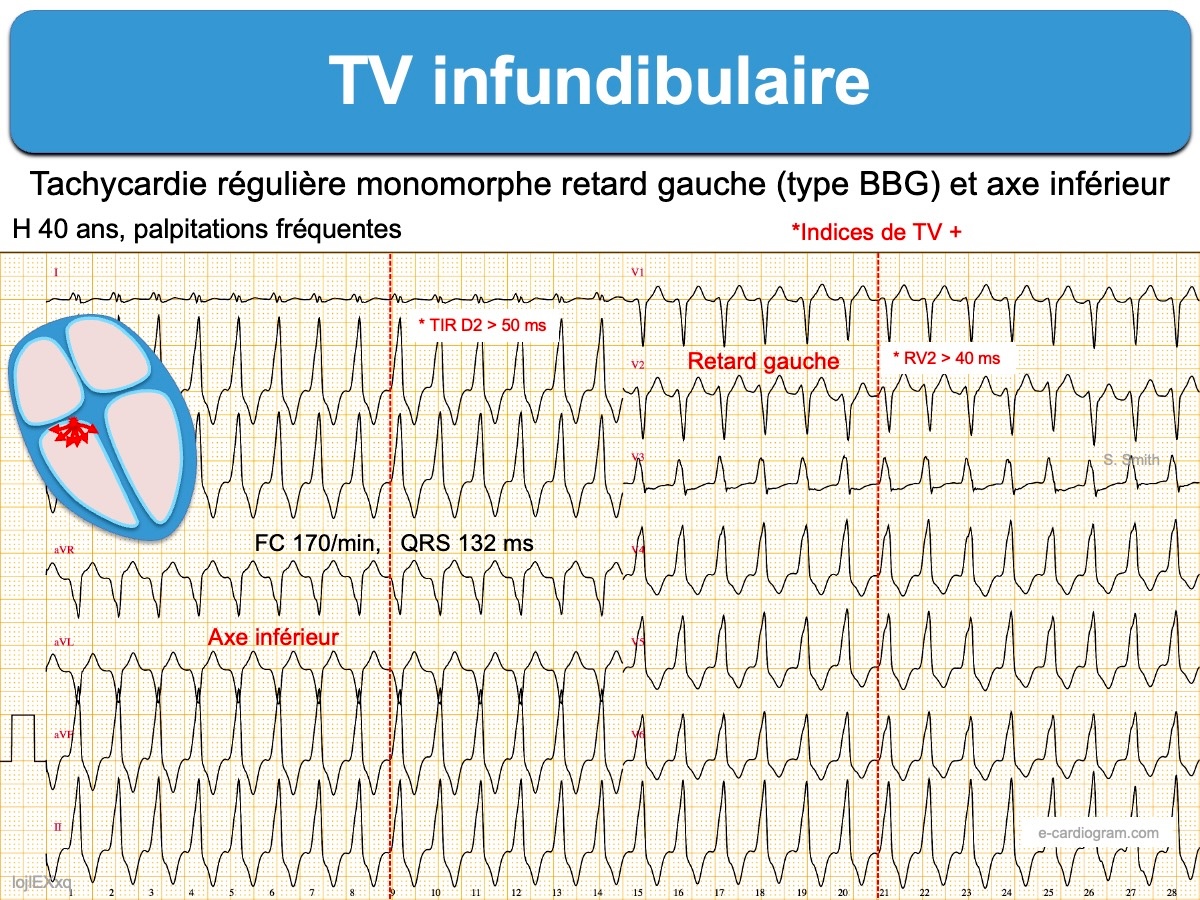
Salves répétitives de 5 à 10 extrasystoles ventriculaires monomorphes peu larges, dont la morphologie est de type « infundibulaire » avec un aspect de retard gauche non crocheté (un peu en chapiteau pointu), axe vertical ou droit (QRS négatifs en DI et positifs en D2-D3) (cf. ESV infundibulaire). Typiquement l’onde R domine en V4, mais parfois en V3 voire V2 selon l’origine précise du foyer automatique.
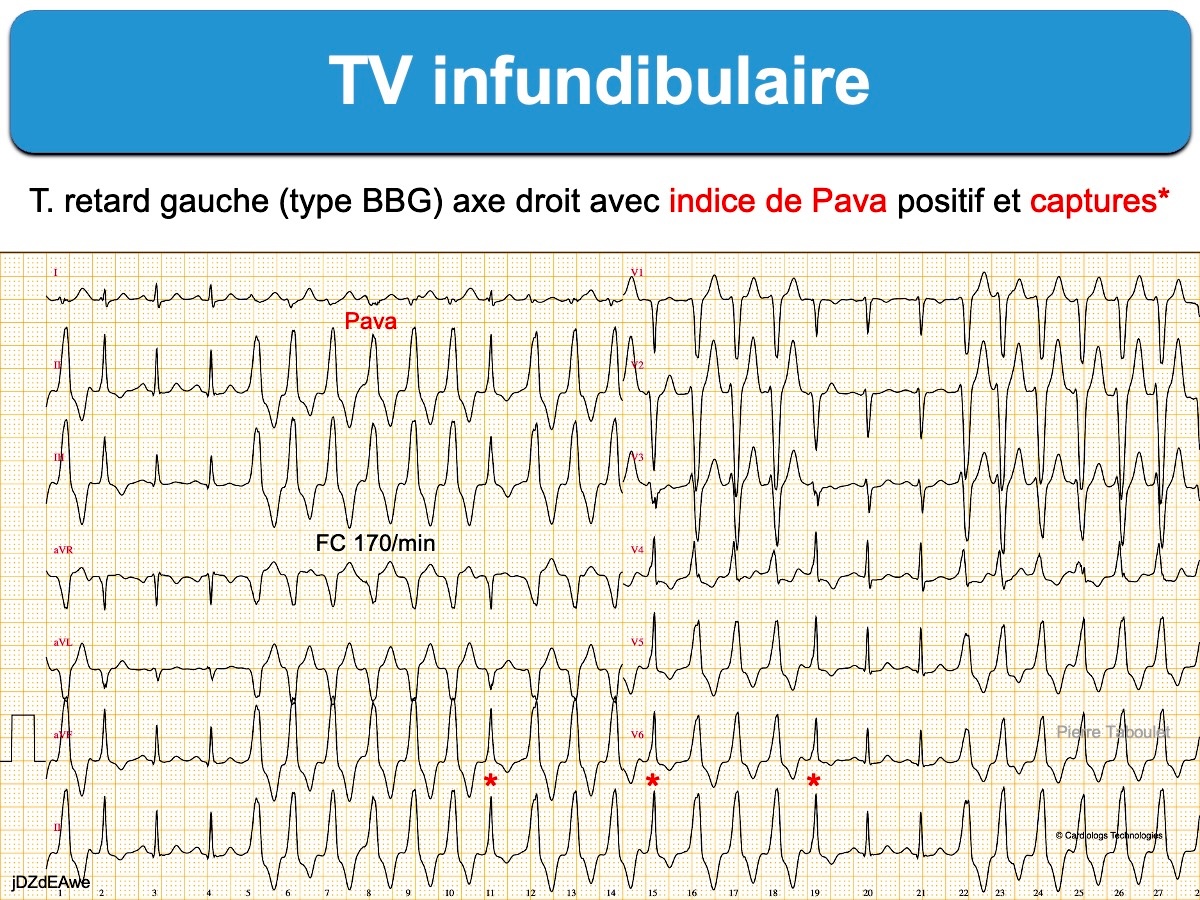
Des indices de TV avec retard gauche sont fréquents, notamment le temps d’inscription du sommet de l’onde R (TIR) > 50 ms en DII, une onde RV2 > 40 ms et un MID en V5 ou V6 > 0,55 et parfois des captures sinusales (cf. TV avec retard gauche).
Les salves débutent avec un couplage normal ou long avec le QRS précédant [(RR’/QT) > 1)] ce qui atteste de leur caractère bénin (cf. ESV bénignes). La fréquence cardiaque dépasse souvent 170 battements par minute. La longueur de la salve augmente avec la longueur du couplage initial et donc du tonus sympathique.
L’analyse du tracé intercritique doit aussi pouvoir permettre d’écarter des signes de cardiomyopathie arythmogène du ventricule droit.
Astuces et pièges
Les salves de TV peuvent être soutenues (> 30 secondes) ou rapidement répétitives. La salve s’arrête généralement après un léger ralentissement de la cadence ventriculaire (ce qui n’est pas le cas ci-dessous).
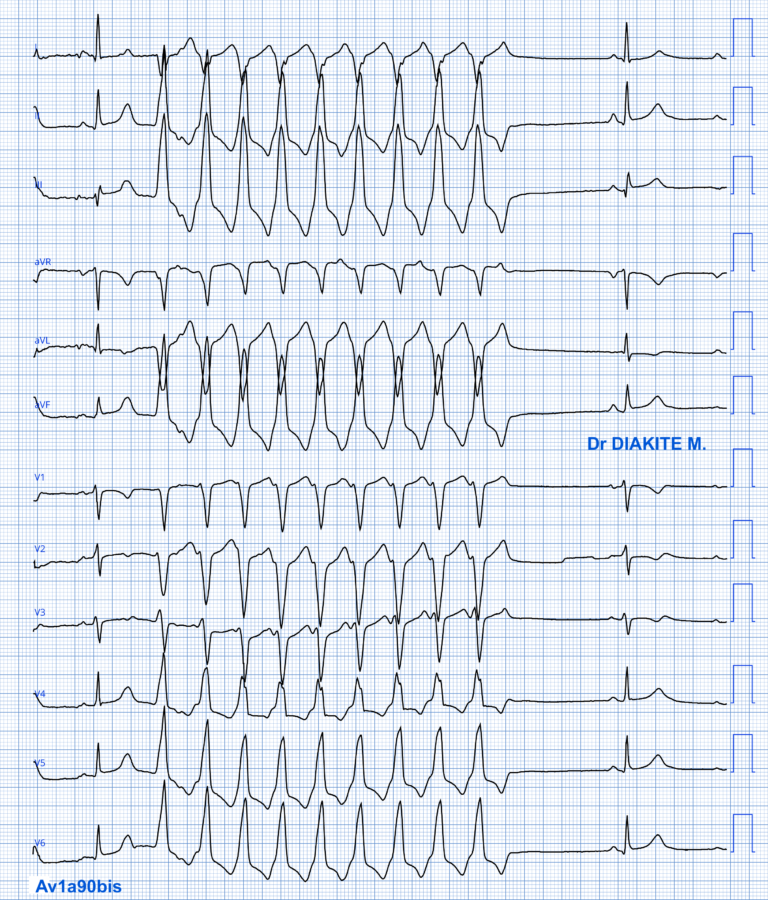
Il est fréquent d’observer une dissociation AV et parfois des captures sinusales qui aident à distinguer la TV d’une TSV (cf. Indices de TV).
Certaines TV naissent au niveau de l’infundibulum du ventricule gauche ou au niveau des sinus de Valsalva. Elles gardent un axe inférieur ou droit, mais présentent un retard droit ou intermédiaire en V1 et V2 [4].
L’arythmie est repérée sur des Holters ou reproduite lors d’épreuve d’effort. Elle ne correspond pas toujours à l’acmé de l’effort, mais précède ou suit la période où l’accélération sinusale est maximale. Les salves peuvent cesser lorsque la cadence sinusale augmente au cours de l’effort, ou après l’injection d’isoprénaline qui a permis d’induire l’arythmie. Elles peuvent également disparaître après l’injection d’adénosine, dont l’action médiée par la GMP contrecarre celle médiée par l’AMP cyclique [6].
Pour compléter vos connaissances: 20 Quiz (niveau 1-2) : Tachycardie à QRS larges
Diagnostics différentiels (Brugada [6])
- VT in ARVD may have morphologic features similar to RVOT VT, but does not terminate with adenosine. In ARVD, the resting 12-lead ECG typically shows inverted T waves in right precordial leads and, when present, RV conduction delay with an epsilon wave, best seen in leads V1-V2.
- Tachycardias associated with atriofascicular fibers (Mahain fibers)
- Aortic sinus cusp origin is sometimes difficult to differentiate from RVOT VT because both are so close to each other. Coronary cusp origin it has to be though when we fail an ablation in the RVOT, ECG shows a LBBB inferior axis morphology with taller monophasic R-waves in inferior leads and an early precordial R-wave transition by V2-V3. Ouyang et al. (5) evaluated the ECG differences between RVOT/aortic sinus cusp VT origin. They found that a broader R-wave duration and a taller R/S wave amplitude in V1-V2 favored VT arising from the aortic cusp.
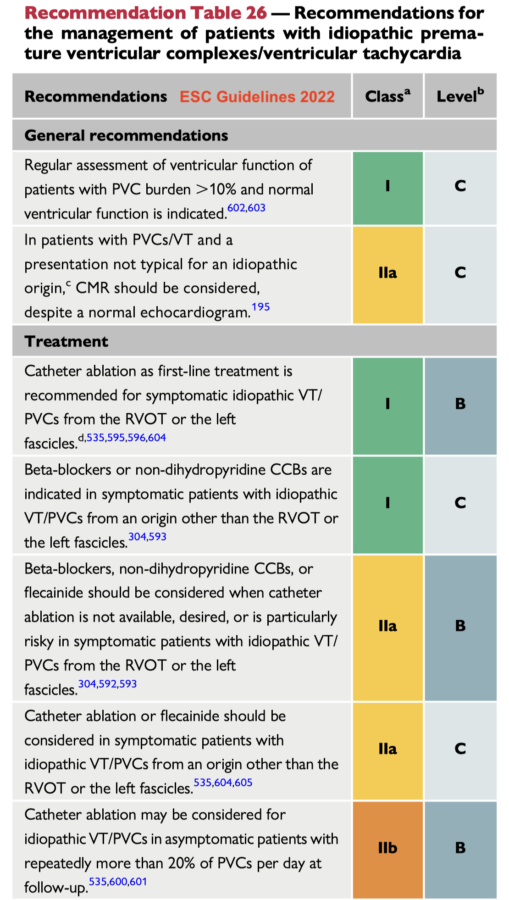
Traitement (ESC 2022) [3]
La bénignité de ces TV repose sur l’absence de cardiopathie gauche ou droite, et plus spécifiquement l’absence de cardiopathie ventriculaire droite arythmogène. Le bilan initial comprend généralement un Holter-ECG, une échographie cardiaque et parfois un ECG d’effort et/ou une recherche de potentiels ventriculaires tardifs. Leur apparition au cours de l’effort, puis disparition au cours d’effort quand la fréquence cardiaque entre les salves d’ESV augmente, puis récidive au cours de la phase de récupération est un argument fort pour des ESV de Gallavardin, en particulier chez le sportif [2]. En cas de doute, un bilan complémentaire est conseillé comprenant au moins une IRM et/ou une ventriculographie isotopique.
Après exploration, il faut rassurer les patients sur la bénignité de cette arythmie.
URGENCE. Aucun traitement en urgence n’est nécessaire, car les ESV disparaissent généralement au repos. L’adénosine (médiateur cholinergique) atténue les effets arythmogènes de la stimulation adrénergique et peut interrompre une TV infundibulaire. Mais la récidive est fréquente en raison de la durée brève de l’adénosine.
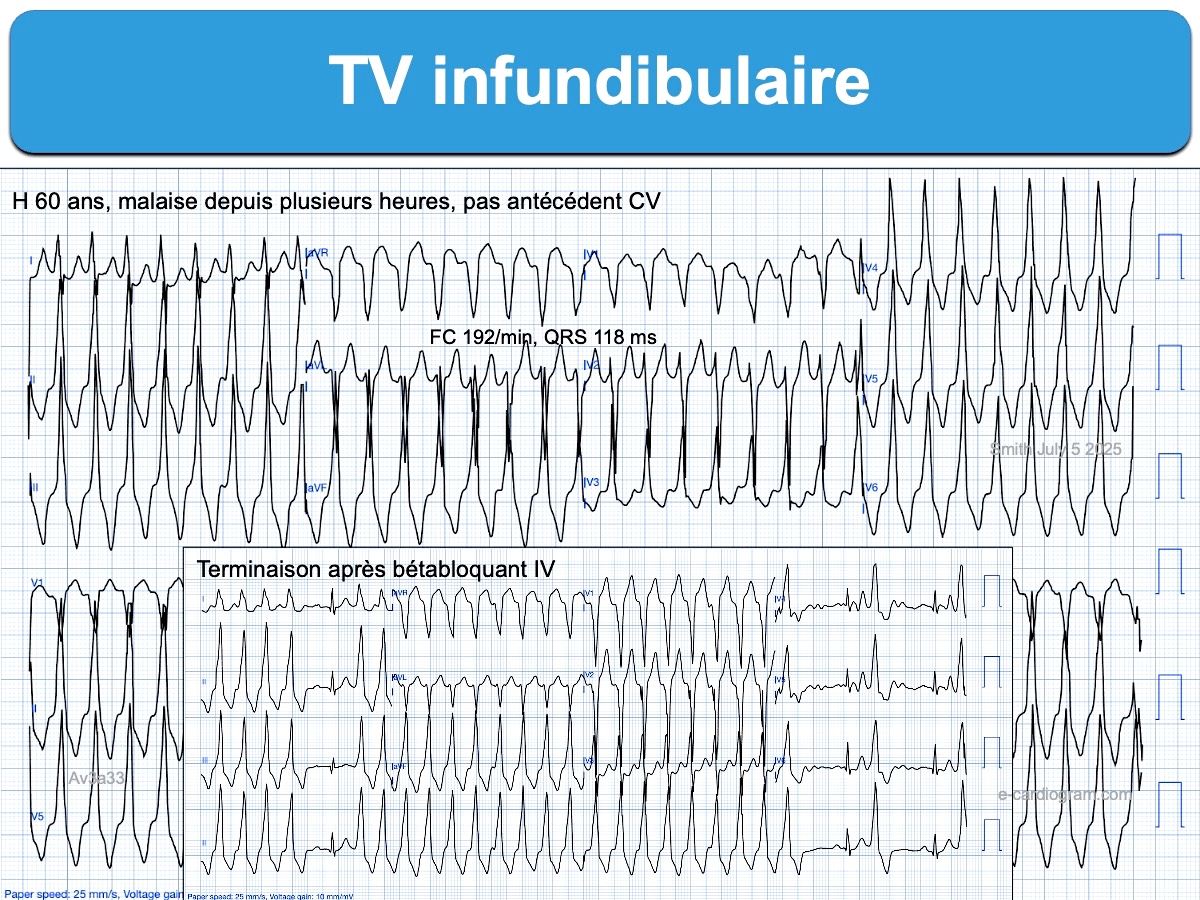
Les bêtabloquants sont une seconde option si la TV est prolongée ou récurrente rapidement, mais il faut vérifier l’absence de cardiomyopathie rythmique avant l’injection au risque de précipiter l’hémodynamique [3] (voir aussi synthèse S. Smith [7]). Les doses doivent être faibles (ex. métoprolol 2,5 mg ou aténolol 5 mg IV lente (1 mg par minute) renouvelable après 5 min, suivie 15 minutes plus tard de 50 mg per os). On peut également utiliser un bêtabloquant à vie courte (esmolol ou landiolol). Posologie –> cf. bétabloqant.
PREVENTION. Le traitement préventif des récidives repose sur l’ablation par radiofréquence est recommandée en priorité en cas d’ESV/TV symptomatiques ou nombreuses (ESC 2022 [3]). L’accès au ventricule droit est beaucoup facile que l’accès au ventricule gauche et le taux de succès est très élevé.
Les bêtabloquants, les inhibiteurs calciques non-dihydropyridines ou l’amiodarone sont conseillés si l’ablation n’est pas réalisable.
Life in the fast lane. Autres ECG
Right Ventricular Outflow Tract (RVOT) Tachycardia
Blog de S. Smith. Cas cliniques
- Regular Wide Complex Tachycardia. What is the Diagnosis? (fev 2013, ECG Av3a38)
- Idiopathic Ventricular Tachycardias for the EM Physician (sept 2018, mise au point avec traitement)
- Wide Complex Tachycardia, intermittent (juillet 2025, cas clinique avec discussion sur le traitement)
Si vous souhaitez améliorer ce contenu, merci de me contacter
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025)
Faîtes des quiz (site web)
Quiz. H 30 ans, douleur abdominale, palpitations
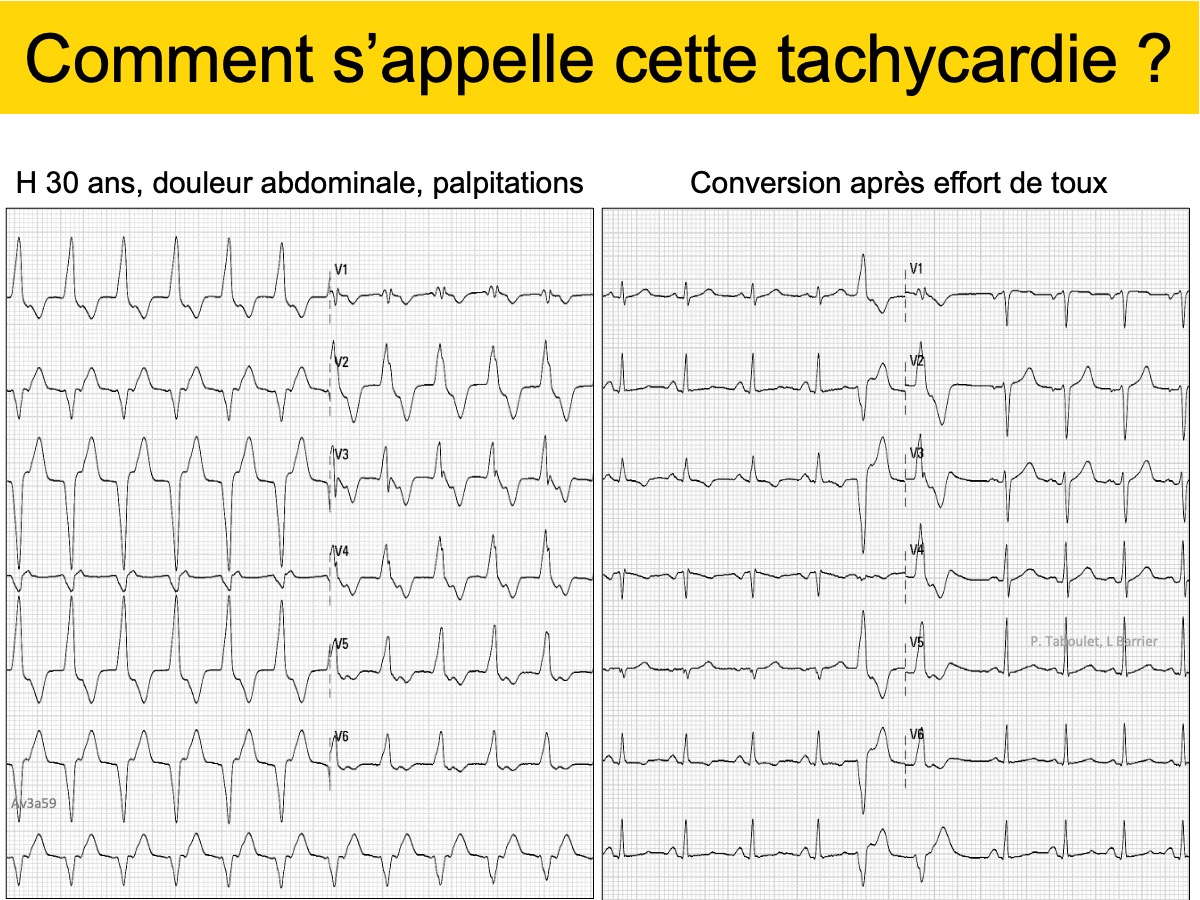
Solution quiz Tachycardie à QRS larges 3
YouTube : ma playlist https://www.youtube.com/c/PierreTaboulet-ECG)
YouTube : ECG Minute (hebdomadaire 10 min)
Inscrivez-vous à ma newsletter hebdomadaire (https://www.e-cardiogram.com/newsletter)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire