Interruption de la conduction dans la branche gauche du faisceau de His. Un bloc de branche gauche (BBG) est le plus souvent secondaire à une atteinte anatomique organique (lésion), mais il est parfois fonctionnel (cf. Aberration) ou réversible (toxique, métabolique ischémique…) (AHA 2018 [1],[3]).
La prévalence du BBG dans la population générale en apparence saine est faible (< 1 %) et elle augmente avec l’âge, passant de 0,5 % à 50 ans à 5 % à 80 ans [11].
Diagnostic
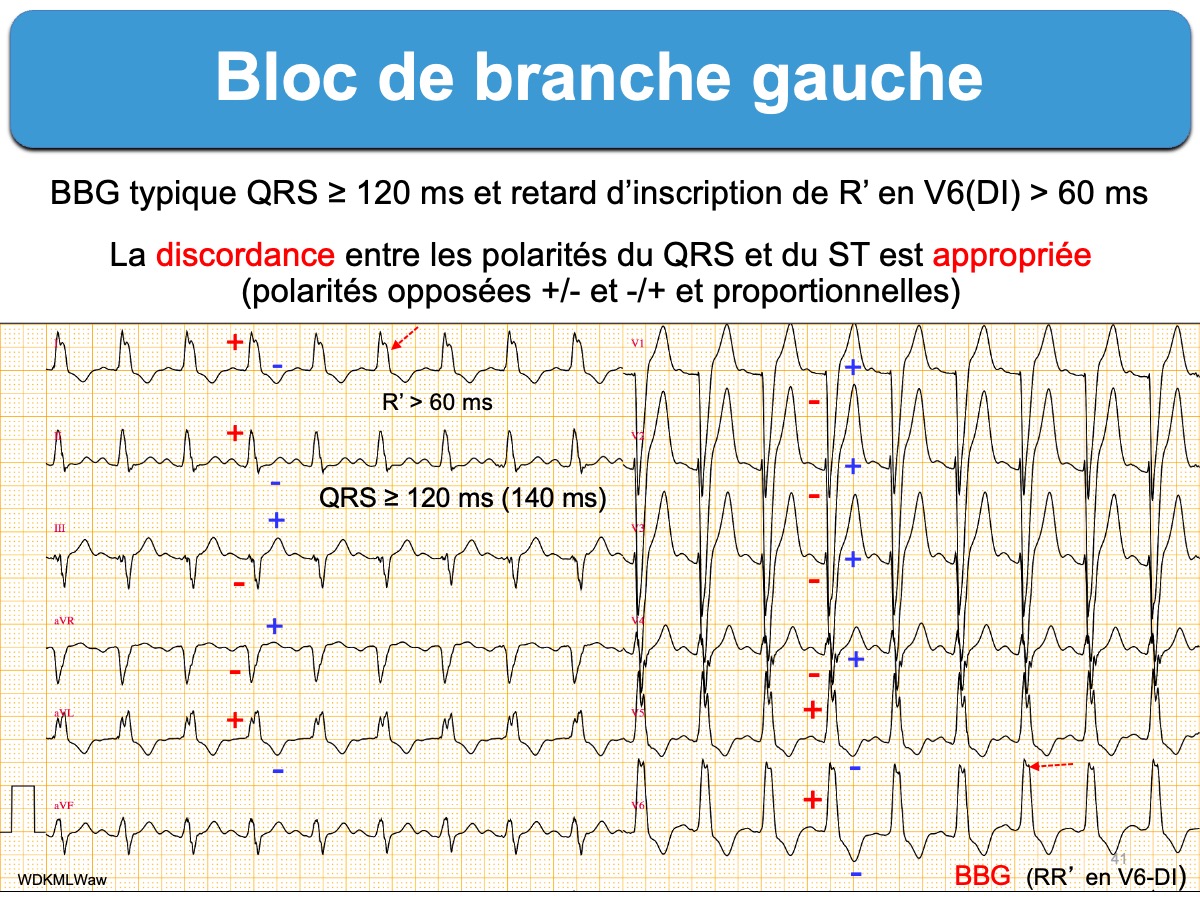
Les critères diagnostiques (AHA/ACCF/HRS 2009) associent [1] :
- une durée des QRS ≥ 120 ms (dans au moins une dérivation quelconque).
- une onde R large, crochetée (RR’) ou empâtée en V5-V6 et DI-VL (parfois seulement en DI-VL).
- une apparition retardée de la déflexion intrinsécoïde (temps d’inscription du sommet de l’onde R ou R’ ou TIR) en V5-V6 > 60 ms, mais normale en V1-V3 (quand l’onde r est détectable).
- un aspect QS ou rS en dérivation V1
NB. Des auteurs renommés ont critiqué en 2011 la durée ≥ 120 ms qu’ils jugent insuffisante, car inclut de nombreux bloc incomplet gauche ou bloc fasciculaire antérieur gauche avec hypertrophie VG. Ils proposent une durée » ≥ 140 ms pour l’homme ou ≥ 130 ms pour la femme, associée à un empâtement ou un crochetage au milieu du QRS (mid-QRS) dans ≥ 2 dérivations contiguës » pour écarter la possibilité d’une hypertrophie ventriculaire avec des QRS > 120 ms)[2].

Signes associés
- dans les précordiales gauches, on note une disparition de l’onde q septale en DI, V5-V6 ; mais une onde q étroite en VL est possible en l’absence de pathologie. On peut observer parfois un aspect Rs en V5-V6 attribué au déplacement de la zone de transition ou un axe hypergauche.
- dans les précordiales droites, on note un rabotage de l’onde r qui reste fine (aspect rS en dérivation V1-V3), suivie d’une onde S large et profonde, dont la descente est plus rapide que la montée (aspect de retard gauche). Dans certains cas, il n’y a pas d’onde r. Celle-ci est remplacée par une onde Q initiale (l’aspect résultant est donc une onde QS en V1 et parfois V2, qui ne témoigne pas d’un infarctus).
- dans toutes les dérivations, on note des anomalies secondaires de la repolarisation qui respectent la discordance appropriée (le décalage du segment ST et l’orientation de l’onde T sont opposés à l’axe du QRS). Néanmoins, une onde T positive en précordiales gauches est parfois normale (« bloc gauche homophasique ») [1]. Cette variété peu fréquente doit faire éliminer l’existence d’une ischémie coronaire ou d’une hyperkaliémie.
BBG atypiques
- L’axe des QRS est habituellement normal ou dévié à gauche (90° à -30°). En cas de forte déviation axiale gauche (axe de QRS compris entre -45 et -90°), il faut rechercher une hypertrophie VG ou une cardiomyopathie dilatée. En cas de déviation axiale droite, il convient de rechercher une hypertrophie VD ou une cardiomyopathie dilatée.
- Un intervalle PR long ≥ 300 ms associé au BBG doit faire craindre la survenue d’un bloc AV complet paroxystique.
- L’alternance BBG / BBD signe un bloc trifasciculaire.
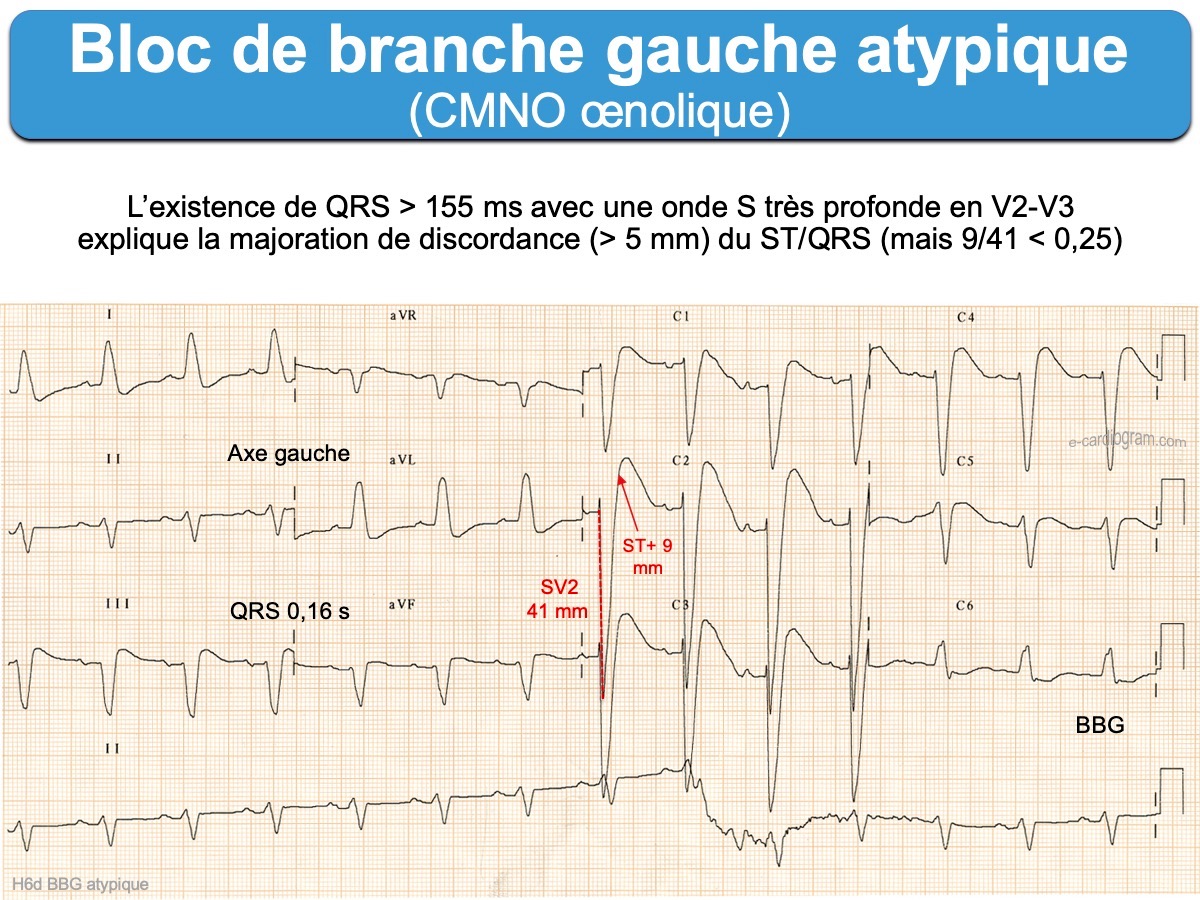
- Une durée des QRS ≥ 155 ms (ou des QRS hypervoltés) doivent faire rechercher une hypertrophie ventriculaire gauche secondaire à une hypertension artérielle ou à une cardiopathie (cf. HVG et BBG).

- La présence de QRS fragmentés larges (trifragmentés) atteste d’un bloc focal, surajouté au BBG, qui témoigne en général d’une pathologie ischémique ou fibrosante (Cf Complexes QRS larges fragmentés).
- Des anomalies comme une onde Q en V6 ou DI, une décroissance de r de V1 à V4, un signe de Cabrera, un signe de Chapman ou des complexes QRS fragmentés larges doivent faire rechercher une séquelle de nécrose (cf. Séquelle de nécrose et BBG).
- Une repolarisation anormale avec perte de la discordance appropriée en contexte compatible avec un syndrome coronaire aigu doit faire rechercher une occlusion coronaire aiguë (cf. Critères de Sgarbossa, Infarctus et BBG).

On appelle BBG atypique
- les BBG sans aspect RR’ en V5-V6 (aspects Rs ou RS ou R monophasique) se rencontrent dans les cardiopathies gauches et sont associés à un moins bon pronostic [12]. Dans ce cas, le BBG est visible seulement en DI ou VL avec un retard à l’inscription de l’onde R > 60 ms. L’aspect d’onde R crochetée doivent être présent en DI pour écarter le diagnostic de bloc fasciculaire antérieur gauche.
- les BBG avec durée > 155 ms (voire 160 ms) ou amplitude en précordiales de l’onde S > 35 mm.
- les BBG avec déviation extrême de l’axe frontal (> 90 ou < -30°) [10].
- les BBG avec séquelles d’infarctus
Vidéo cours 4 (64 min). Anomalies de la conduction intracardiaque
Étiologies
- La grande majorité des étiologies organiques est représentée par les cardiopathies hypertensives (HTA), ischémiques (insuffisance coronaire), aortiques (valvulopathies) et les cardiomyopathies [5]. C’est pourquoi la découverte d’un BBG doit conduire à la réalisation d’une échographie transthoracique (AHA/ACC 2018, niveau I) [9].
- Il peut s’agir d’une dégénérescence fibreuse du système de conduction ou d’une maladie congénitale type maladie de Lenègre ou Lev [7][8].
- Certains BBG sont secondaires à une cause aiguë toxique (Effet stabilisant de membrane), métabolique (Hyperkaliémie) ou ischémique (cf. infarctus et BBG)
Pronostic
- Le BBG ne doit pas être considéré comme une variante ECG de la normale : il augmente le risque d’insuffisance cardiaque (Cf. cardiomyopathie rythmique, resynchronisation ventriculaire), infarctus et décès de toutes causes et celui de développer un bloc AV de haut degré [4]. La découverte d’un BBG doit conduire à la réalisation d’une échocardiographie dans le bilan initial, puis régulièrement aux malades chez qui on découvre un BBG (AHA/ACC 2018 [9]).
- Le pronostic est lié au caractère atypique des complexes QRS et à leur durée au delà de 150 ms (souvent associés à des lésions sévères du myocarde) et autres autres blocs de conduction (PR long, bloc de branche bilatéral) qui peuvent conduire à bloc AV de haut degré.
Diagnostics différentiels
- Hypertrophie ventriculaire gauche dont la durée des QRS est ≥ 120 ms.
- Préexcitation ventriculaire en cas de faisceau accessoire septal gauche ou fibres de Mahaïm
- Entraînement électrosystolique ventriculaire (stimulation bipolaire parfois indétectable)
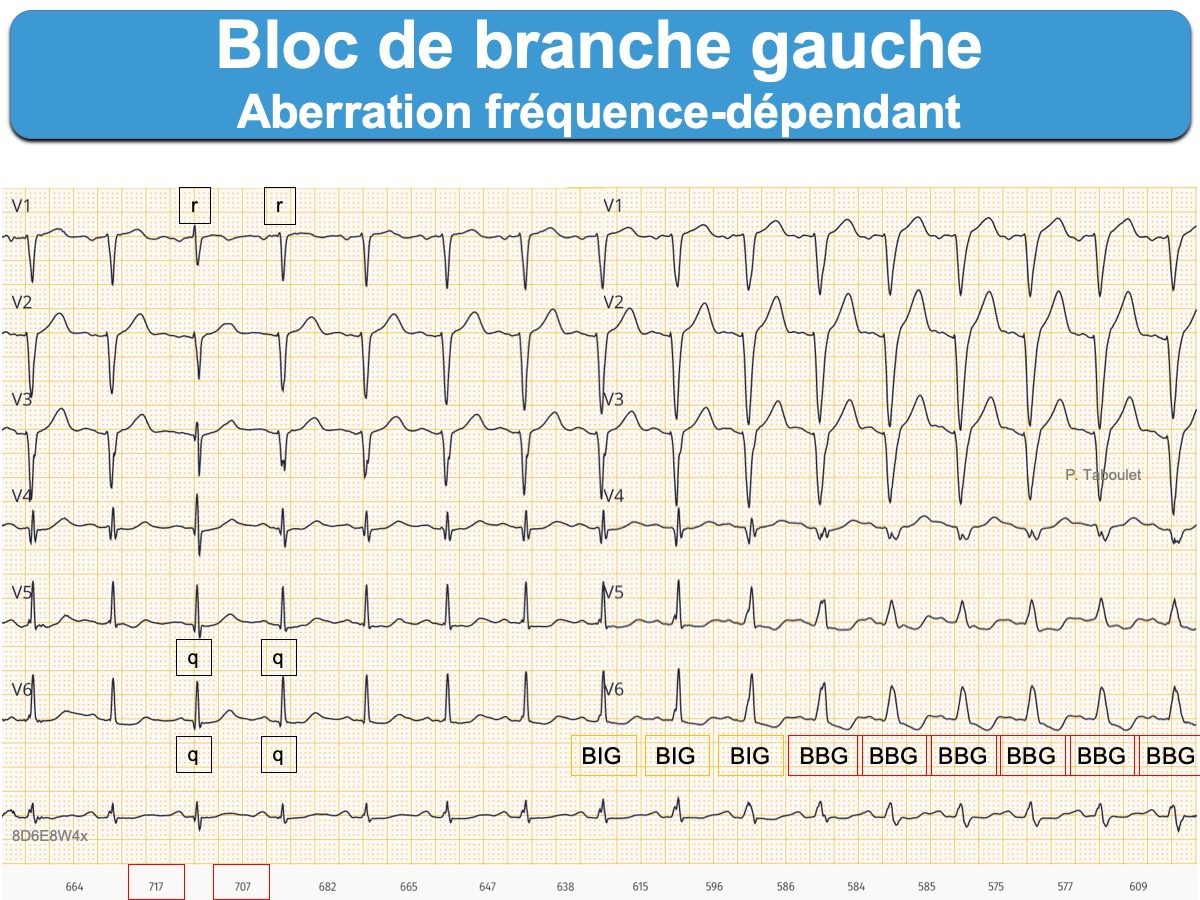
- Bloc incomplet gauche (voir ECG ci-dessous qui montre le passage d’un QRS fin normal à un BIG puis un BBG qui masque la séquelle).
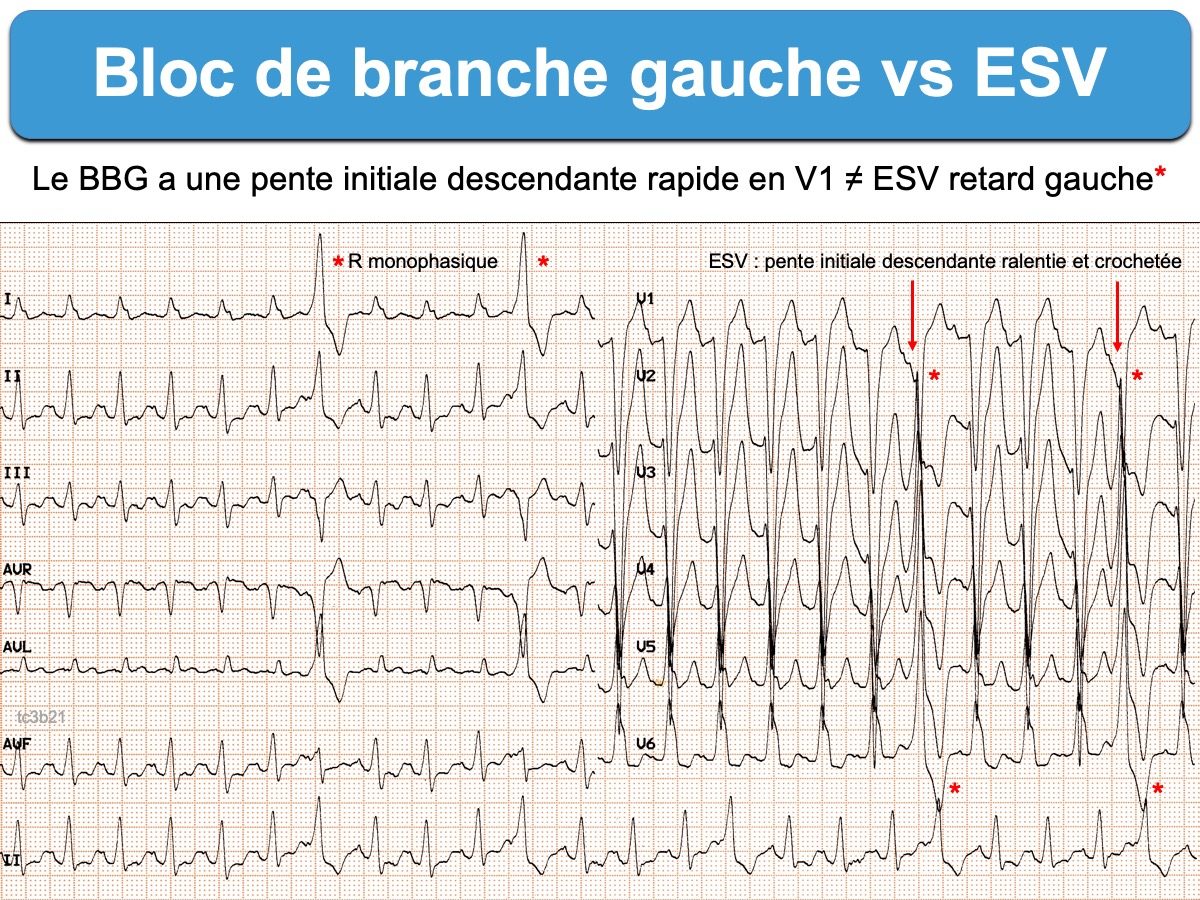
- Complexes QRS ectopiques (ESV, RIVA ou TV). L’aberration gauche se distingue de l’ectopie par la pente initiale descendante rapide et la finesse de l’onde r < 40 ms en V1-V2 (d’autres critères existent ! : voir Complexes QRS aberrants versus ectopiques).
Vidéos YouTube
- Bloc de branche gauche. 1. Diagnostics positifs et différentiels
- Bloc de branche gauche 2. Cardiopathie ischémique.
Faîtes des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3).
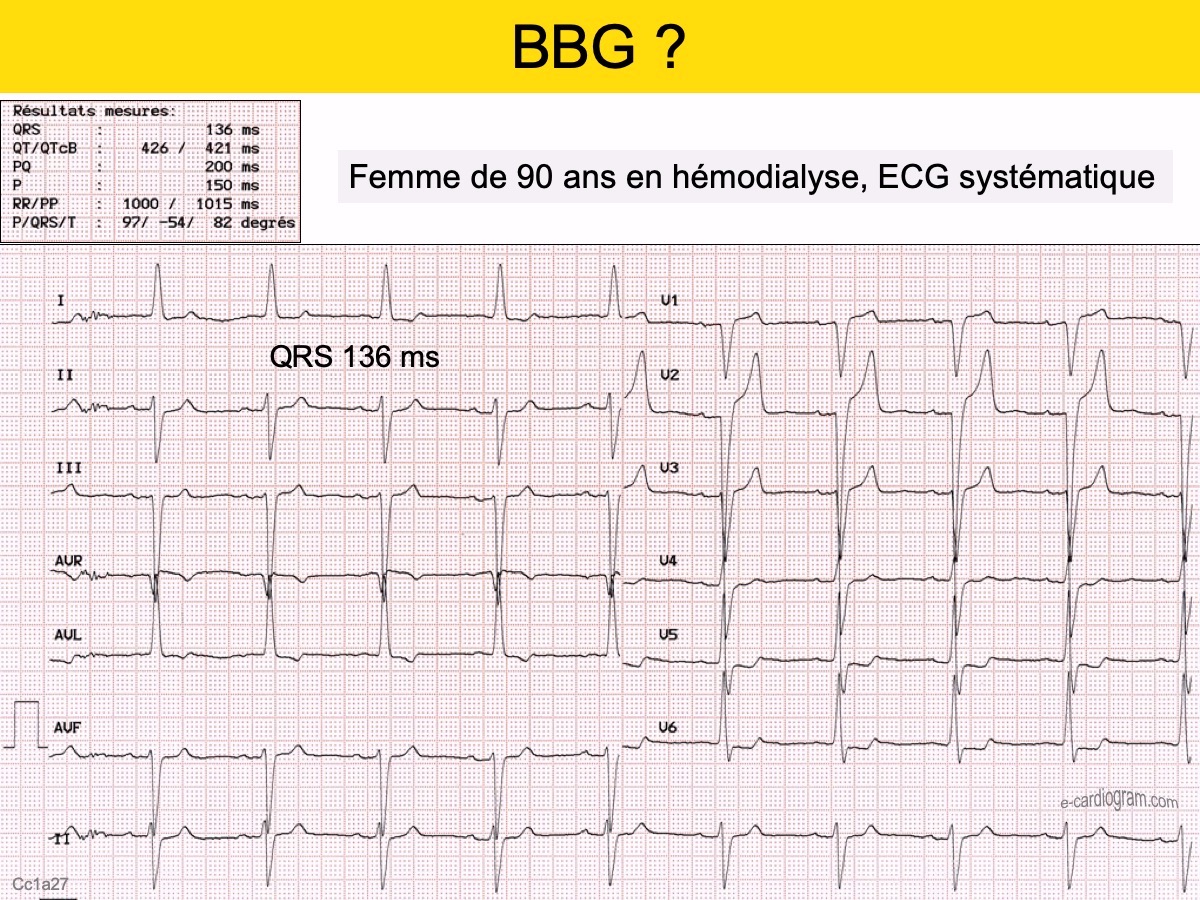
Solution : Blocs 1
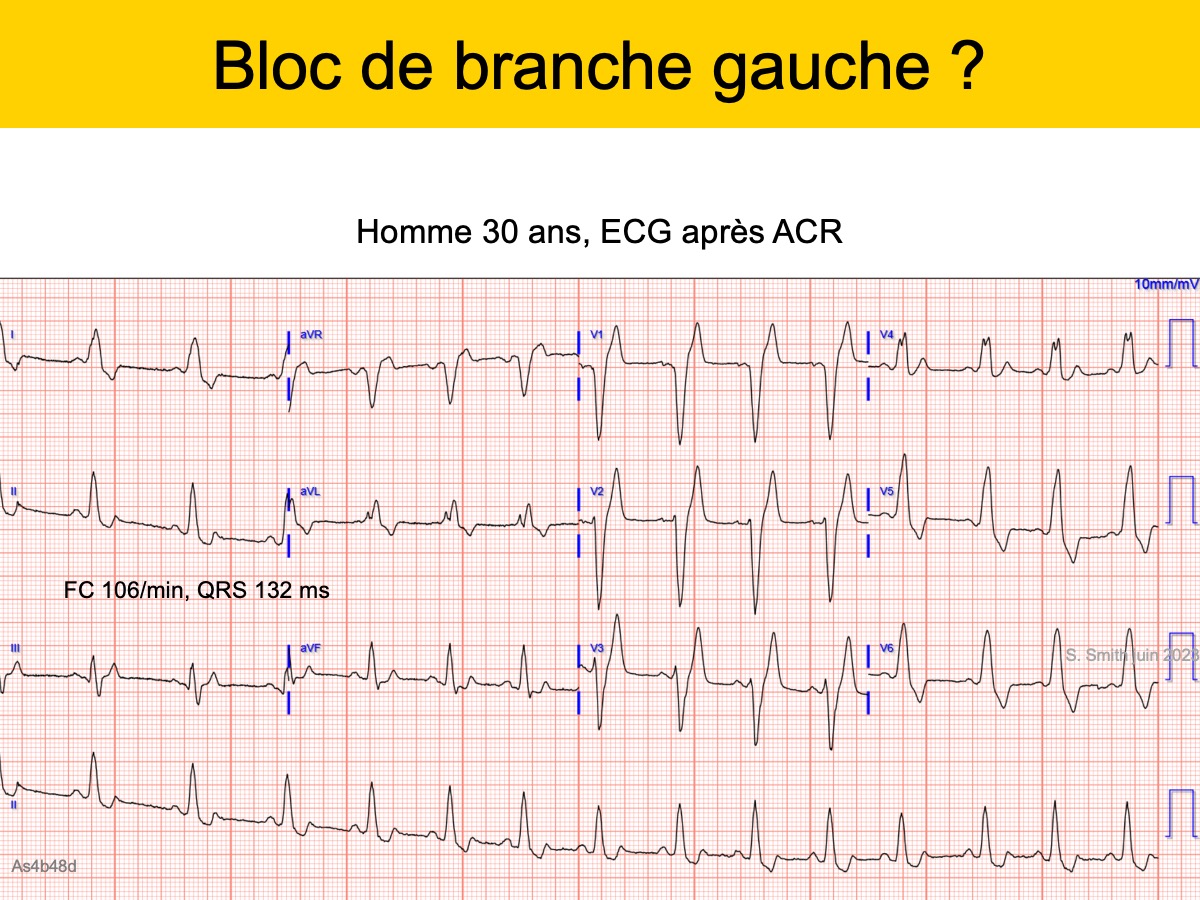
Solution : NON mais pourquoi ? voir Évaluation générale 2 (difficile)
YouTube : ma playlist

Faîtes des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3).
Livres (ECG de A Z, P. Taboulet 2ed 2025) : https://www.livres-medicaux.com/auteur/11567-taboulet
Si vous souhaitez améliorer ce contenu, merci de me contacter
Les BBG atypiques (autres ECG), diagnostics différentiels et références (abonnés).
Pathologies associées
- Hypertrophie VG ou une cardiomyopathie dilatée en cas de forte déviation axiale gauche (ÂQRS entre -45 et -90°) et/ou QRS très larges (ex ≥ 160 ms)
- Hypertrophie VD en cas de déviation axiale droite (ÂQRS > 90°) et/ou QRS très larges (ex ≥ 160 ms)
- Insuffisance coronaire : un BBG gêne la lecture des signes d’insuffisance coronaire, en phase aiguë et à la phase de séquelle (cf. Infarctus avec bloc de branche gauche).
- Hyperkaliémie : l’hyperkaliémie modifie le complexe QRS du BBG qui devient plus large, avec un ralentissement terminal de l’ascension de l’onde S en « lame de sabre), des ondes T concordantes (homophasiques au QRS)
- Extrasystole ventriculaire : des ESV avec retard gauche peuvent mimer un BBG. Néanmoins, de nombreux critères peuvent les distinguer (cf. QRS aberrants versus QRS ectopiques). Précisions déjà que le BBG a une pente initiale descendante en V1 (ou V2) plus rapide que celle de l’ESV retard gauche (signe de Josephson) (cf. Tachycardie ventriculaire : retard gauche)
Diagnostics différentiels
- Bloc incomplet gauche
- Bloc fasciculaire antérieur gauche associé à une hypertrophie VG (lorsque la dQRS est ≤ 140 ms) [Strauss DG (2009)]
- Hypertrophie VG
- Préexcitation ventriculaire
- Bloc intraventriculaire distal. Dans ce dernier cas, en rapport avec une séquelle d’infarctus latéral ou une fibrose (cf. Bloc focal), la persistance de l’activation antérieure initiale du septum se traduit par la persistance de l’onde r dans les précordiales droites [6].
- RIVA
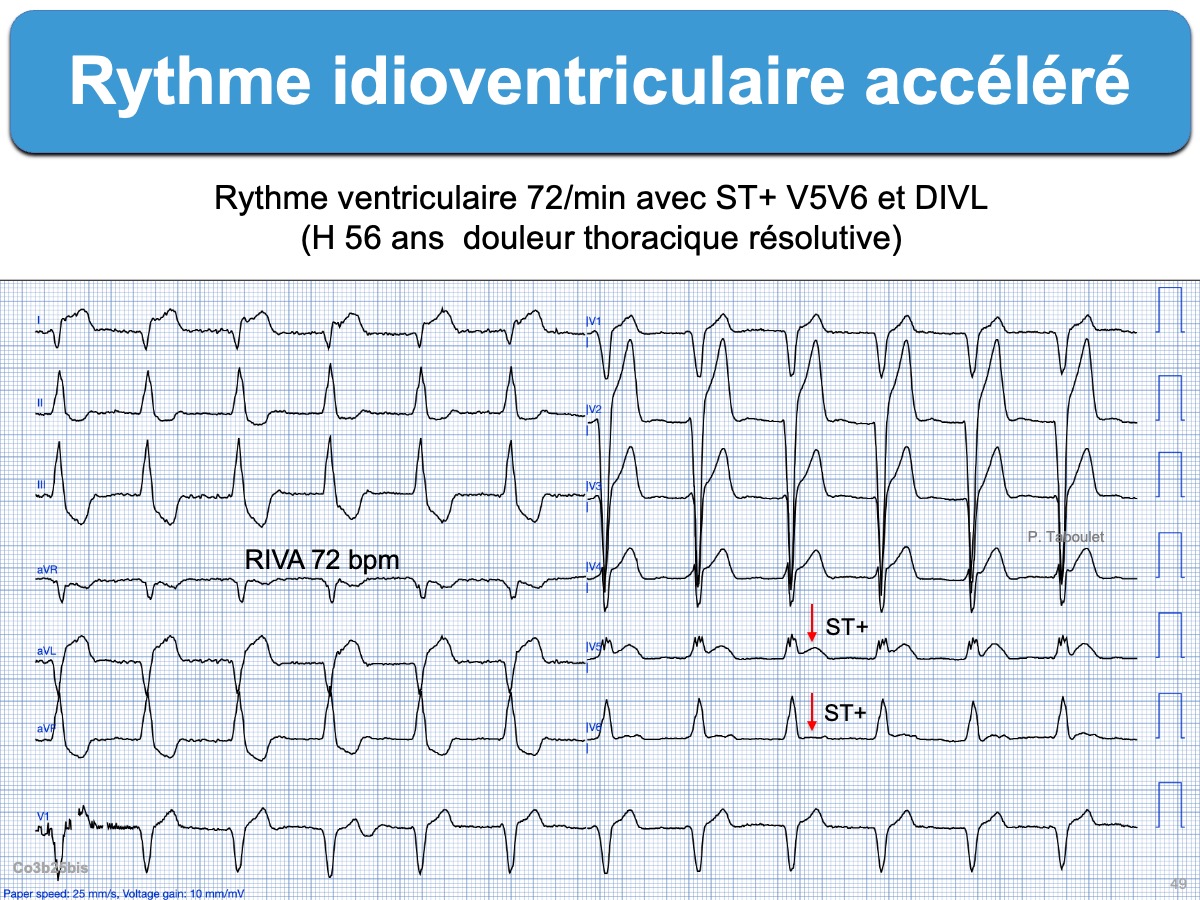
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire