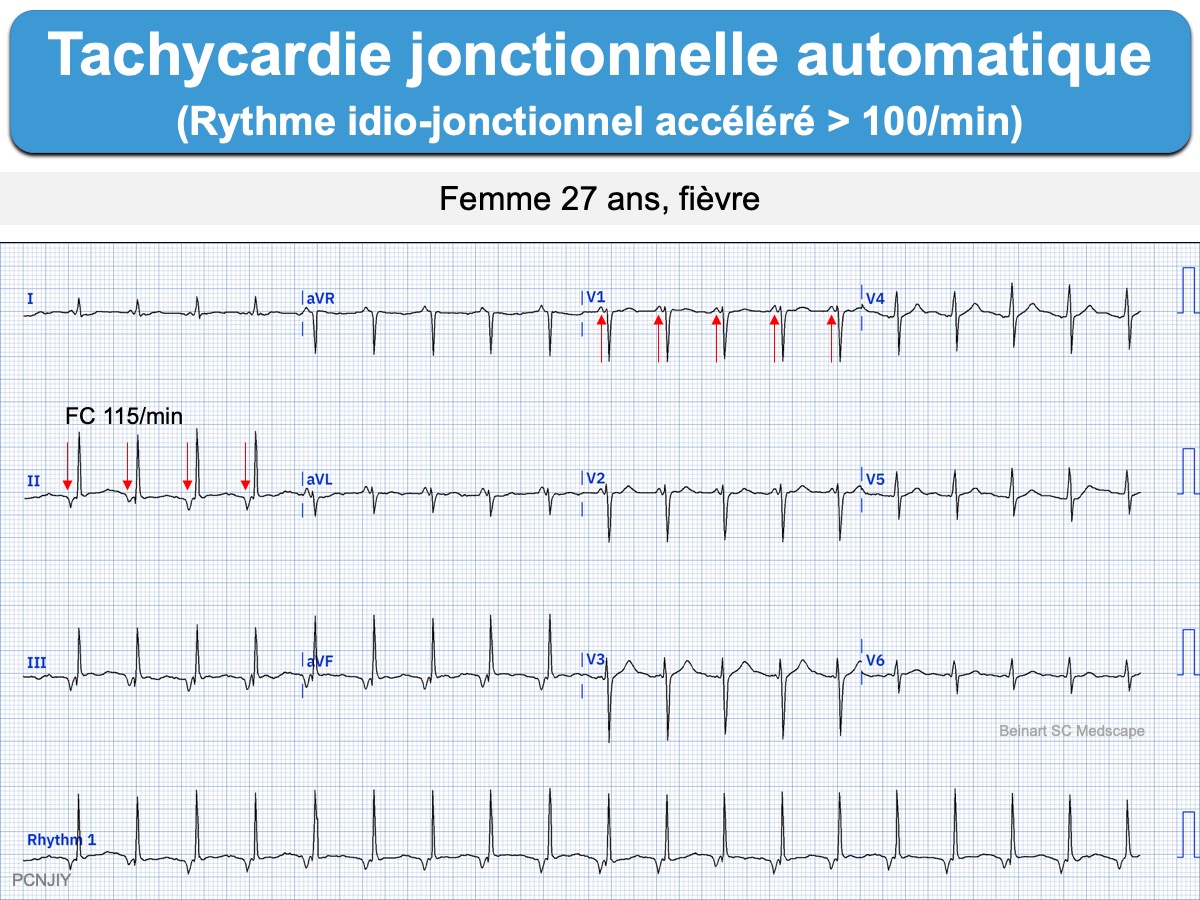
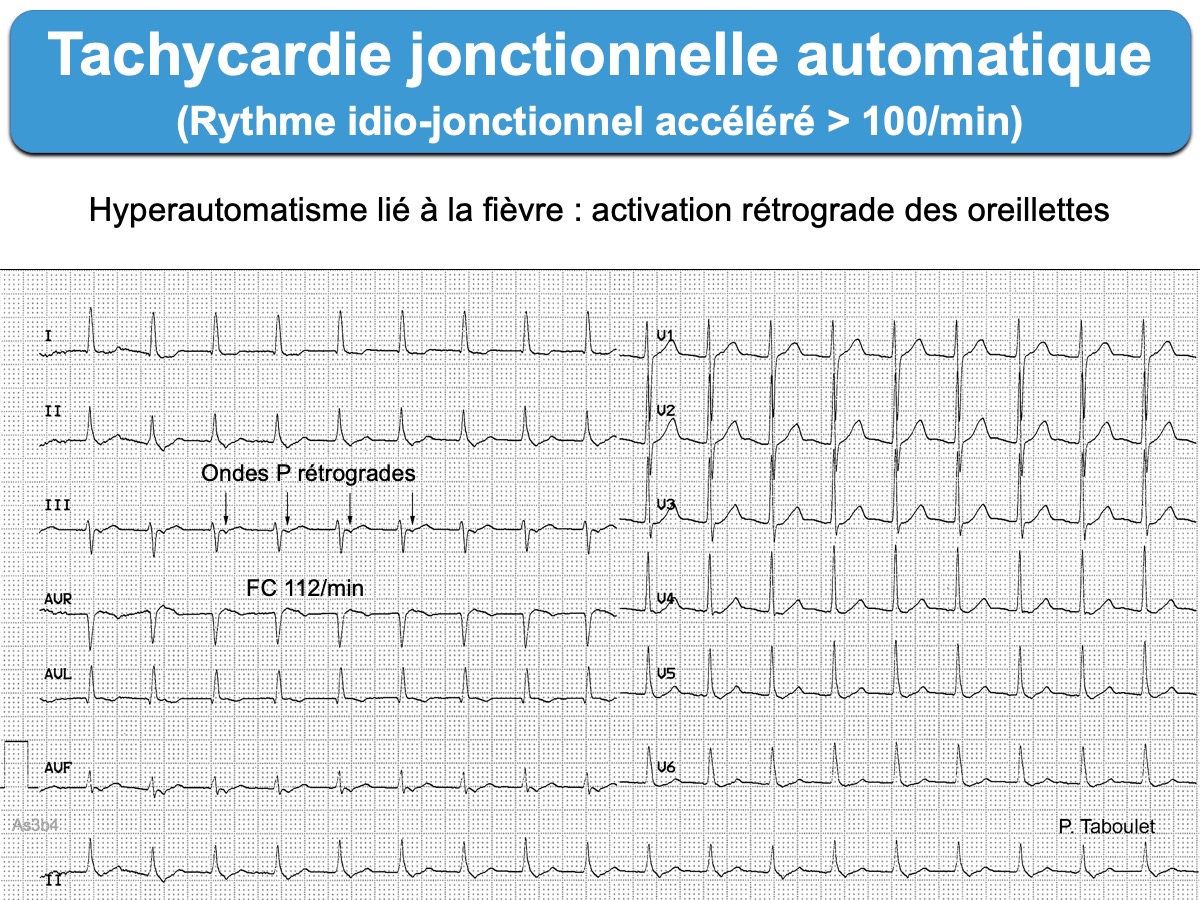
Tachycardie atrioventriculaire
(jonctionnelle ectopique) en rapport avec un hyperautomatisme.
Synonymes. Tachycardie nodale automatique ou JET pour junctional ectopic tachycardia
Ces « TJ ectopiques » ou « TJ focales » naissent à la jonction AV ou dans le tronc du faisceau de His. Elles appartiennent au sous groupe des tachycardies supraventriculaires (ESC 2019 [1]) sans réentrée (non-re-entrant junctional tachycardias).
Elles correspondent à des rythmes idio-jonctionnels accélérés dont la fréquence est > 100/min et en partage les causes, la tolérance et, sauf exception, l’absence de traitement spécifique.
Elles sont rares et méconnues. Elles s’observent physiologiquement chez des sujets jeunes (hyperadrénergie ou fièvre), dans le cadre d’une toxicité médicamenteuse (digitalique ou théophylline), d’une ischémie myocardique ou après chirurgie cardiaque [2]. Certaines formes sont secondaires à un geste chirurgical (CAV, CIV, aorte, valve aortique).
ECG
L’activité atriale est monomorphe avec un retour à la ligne isoélectrique visible entre deux ondes P (critère majeur). La tachycardie jonctionnelle automatique – tout comme la tachycardie atriale automatique – a souvent un début marqué par une accélération progressive et une fin par une décélération progressive (warm up et cool down).
Les complexes QRS sont généralement fins, avec une fréquence entre 100 et 130/min (rarement plus). L’activation rétrograde des oreillettes en conduction 1/1 est la règle. Une onde P est donc généralement visible soit avant les QRS, soit après les QRS (avec RP < 90 ms) [2]. En électrophysiologie, le potentiel hissien est situé devant chaque QRS avec un intervalle HV normal.
La tachycardie n’est pas sensible aux manœuvres vagales ou à l’adénosine. Elle s’arrête avec la correction du stimulus qui l’a engendré (en général adrénergique).
Diagnostics différentiels
- Tachycardie par réentrée intranodale (TRIN)
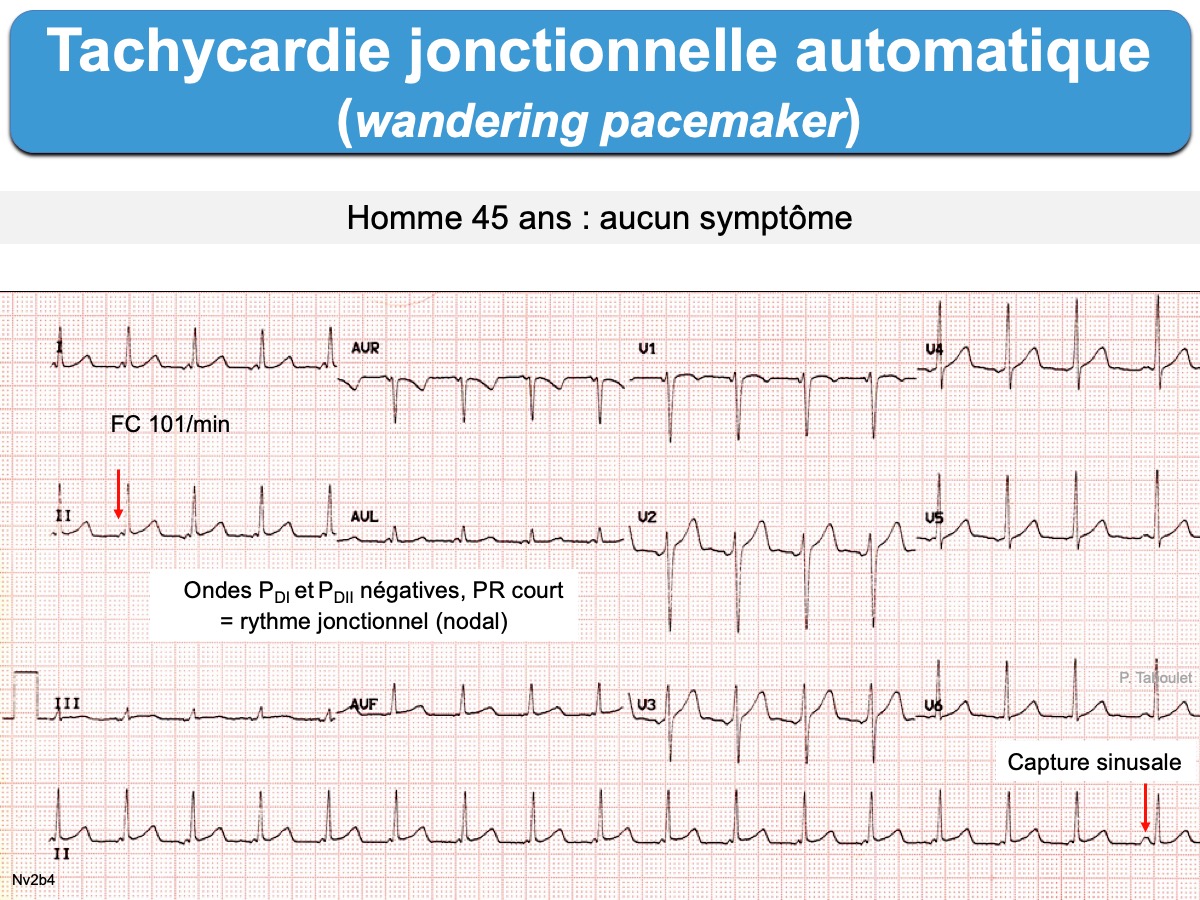
- rythme idiojonctionnel accéléré (RIJA) si FC < 100/min (c’est une forme de tachycardie automatique en moins rapide)
Traitement
Aucun traitement n’est nécessaire car l’hyperautomatisme diminue avec la disparition de la cause, et un ralentissement de l’automatisme puis une capture sinusale sont habituels.
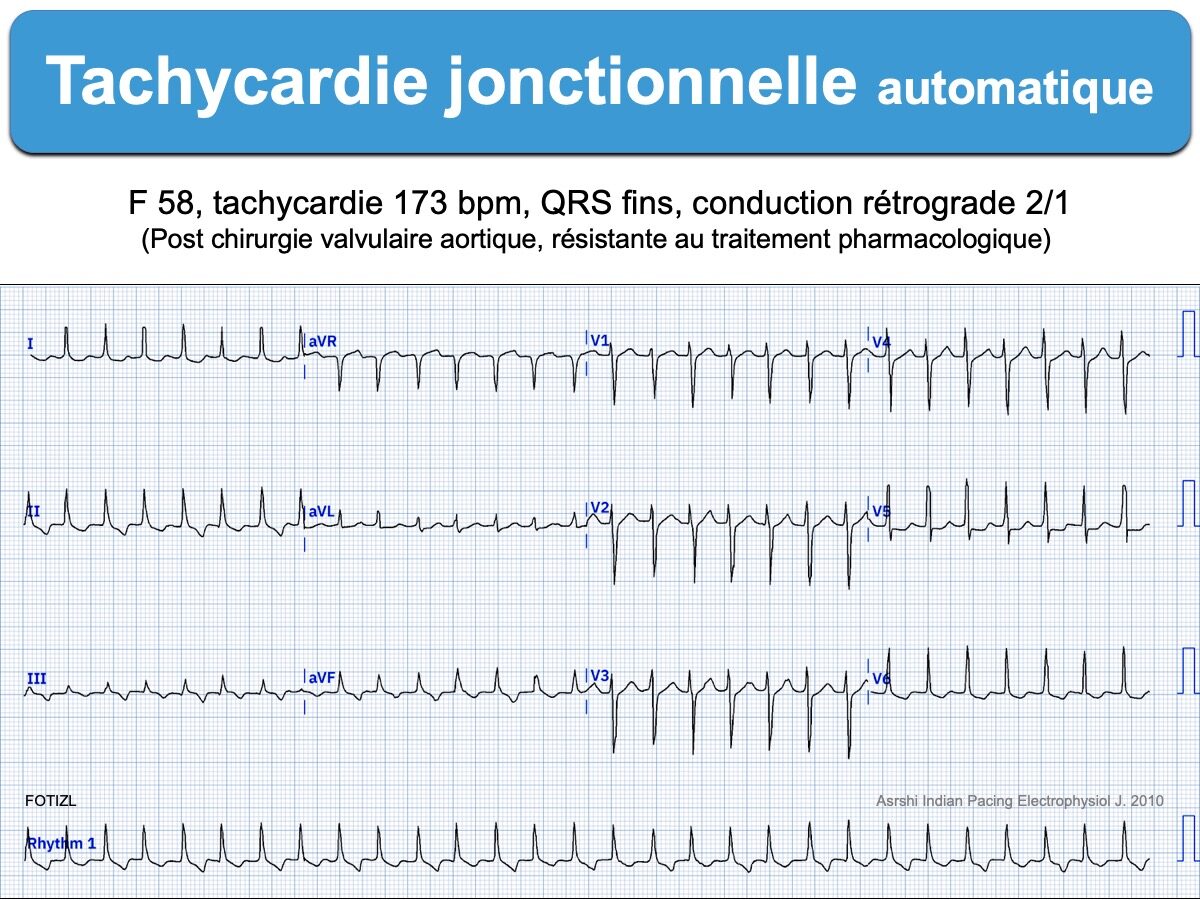
Néanmoins, ci-dessous un exemple rebelle [2].
[1] Brugada J, Katritsis DG, Arbelo E, et al; ESC Scientific Document Group. 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. The Task Force for the management of patients with supraventricular tachycardia of the European Society of Cardiology (ESC). Eur Heart J. 2019 (téléchargeable)
[2] Arshi A, Saba S. Post-Operative Narrow Complex Tachycardia: What is the Mechanism? Indian Pacing Electrophysiol J. 2010 Jul 20;10(7):318-21. (téléchargeable)
–> heart rate 173. Retrograde p-waves are seen within the T-waves in a 1:2 ratio with the QRS complexes and are best seen in the inferior leads