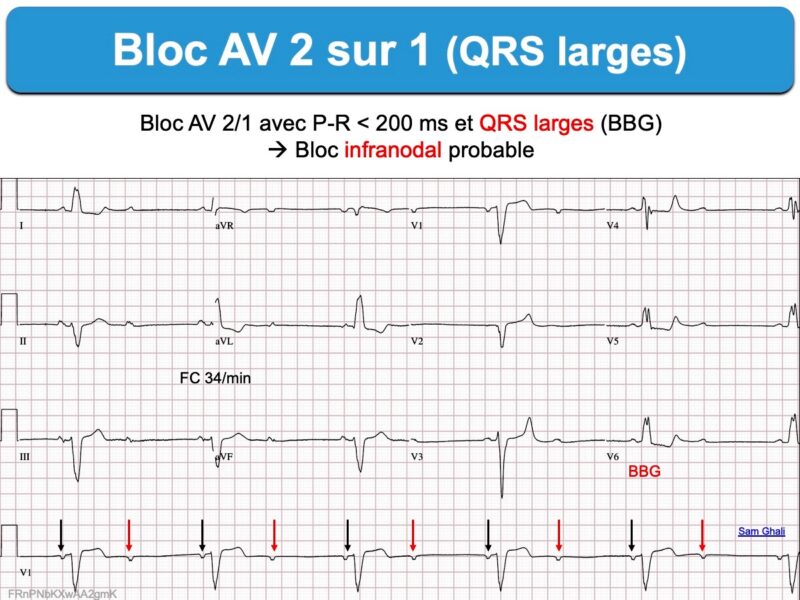
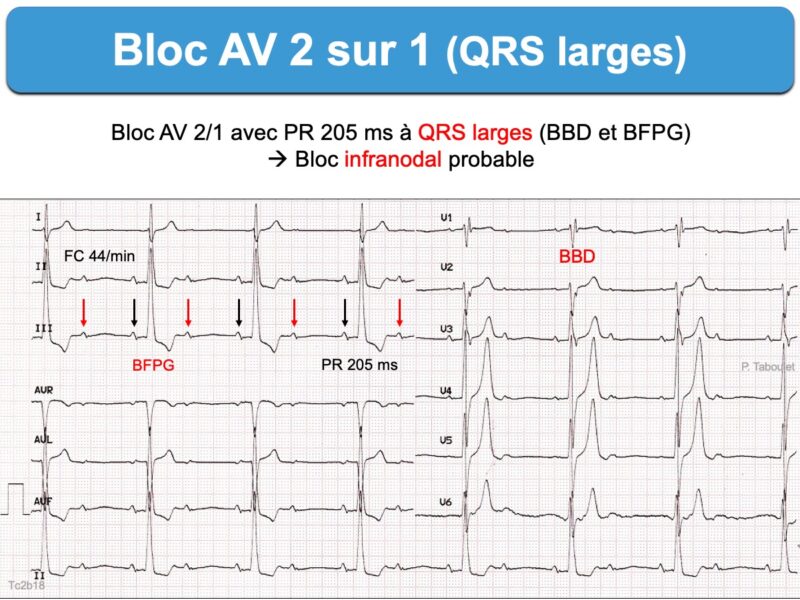
Interruption de la conduction AV une fois toutes les deux impulsions sinusales (bloc AV 2/1 ou 2:1).
Ce terme doit être utilisé lorsque – sur un simple ECG – une onde P est conduite aux ventricules une fois sur deux et qu’il est impossible de dire si l’intervalle P-R est croissant (Mobitz 1) ou constant (Mobitz 2). Le pronostic à court terme est différent, aussi faut-il connaître les signes qui permettent de les distinguer [1][2][3][4].
En faveur d’un bloc intranodal
- PR allongé (ex > 300 ms)
- Complexes QRS fins
- Conduction AV améliorée spontanément (ou après atropine) avec passage d’une conduction 2:1 à 3:2 ou 4:3 avec un intervalle PR croissant, voire à un bloc AV 1 (cf. phénomène de Wenckebach) [1][2].
- Conduction AV aggravée par un massage sinocarotidien ou l’adénosine avec passage d’une conduction 2:1 à un bloc AV de haut degré ou BAV3 transitoire [3].
En faveur d’un bloc infranodal
Bloc intrahissien ou infrahissien
- La tolérance (syncope en faveur d’un bloc infranodal)
- PR normal ou peu augmenté
- Complexes QRS larges (sauf bloc intrahissien)
- Apparition spontanée sur un tracé long d’une conduction AV 3:1 ou 3:2 avec un PR constant ou une conduction 1:1 avec un PR normal (loi du tout ou rien).
- Conduction AV améliorée par le massage sinocarotidien (ralentissement de la fréquence sinusale qui améliore la conduction infrahissienne [3][6].
- Conduction AV aggravée par l’exercice, l’atropine ou l’isoprénaline (accélération de la fréquence sinusale qui majore le nombre d’impulsions atriales bloquées) [2][3].
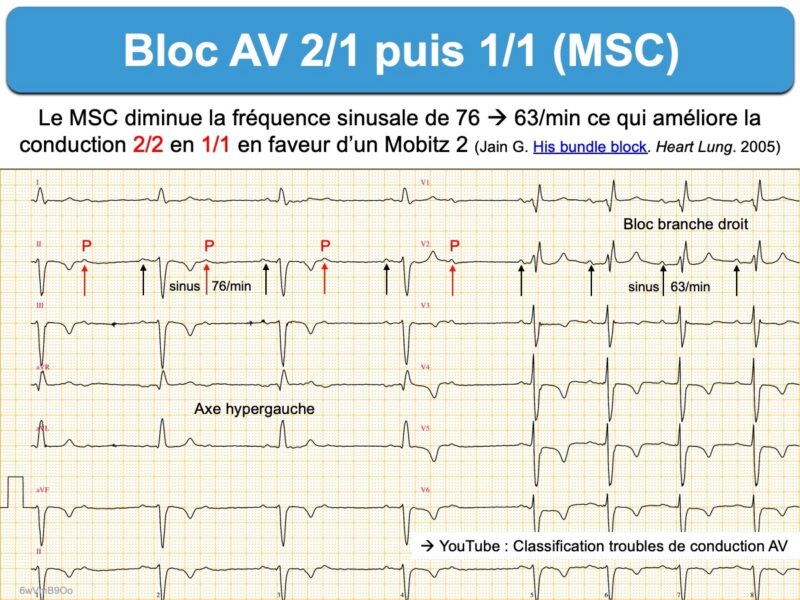
Astuces et pièges
- Lorsque le BAV 2:1 s’accompagne d’une fréquence cardiaque proche de 40/min, l’onde P bloquée une fois sur 2 est souvent cachée dans l’onde T (sous forme d’un crochetage légèrement variable d’une onde T à l’autre), en particulier dans les dérivations DI ou V1. Cela génère parfois des erreurs diagnostiques… Pour mieux la visualiser, il est préférable de s’équiper d’un ECG 6 pistes x 2 avec une bande de rythme modulable (qui permet de passer de DII à V1, si besoin) et de multiplier les tracés (voir aussi Dérivation de Lewis et Manœuvres vagales).
- Au cours d’un bloc AV 2:1, les intervalles P-P ne sont pas réguliers. L’intervalle P-P encadrant le QRS est constamment plus court que l’intervalle P-P sans QRS. Ce phénomène qui s’observe après toute onde P bloquée est appelé « arythmie sinusale ventriculophasique » [5][7]. Il serait dû au rôle du strech mécanique du nœud sinusal lors de la contraction ventriculaire, mais d’autres explications sont avancées [5][6]. Il peut égarer le clinicien vers des ESA bloquées…

- Un bloc bifasciculaire avec BAV 2:1 qui devient spontanément un BAV 3:2 avec PR croissant ne doit pas faire écarter l’hypothèse de bloc infranodal (ex. [7]).

- Un bloc AV 2:1 est fréquent dans un contexte d’ischémie coronaire aiguë par occlusion de la coronaire droite (dans ce cas, QRS fins en général car bloc intranodal) ou par occlusion de l’IVA (dans ce cas, QRS larges en général car le bloc est infranodal, cf. Infarctus et QRS larges).
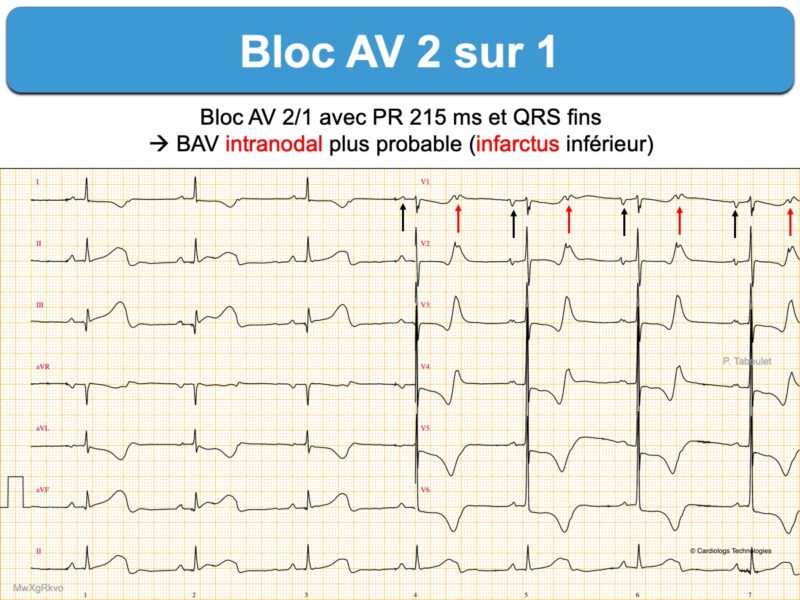
- Un tracé long ou répété peut révéler parfois l’existence d’un bloc AV de haut degré (deux ondes P successives bloquées), d’un bloc de branche alternant (droit puis gauche), d’un bloc bifasciculaire rare (BBD et BFPG) ou le passage d’une conduction 2:1 à une conduction 3:2 ou 1:1 avec un intervalle P-R fixe en faveur d’un bloc infranodal (« bloc trifasciculaire »).
C’est parfois une exploration électrophysiologique qui permet d’identifier le siège du bloc : le bloc intranodal s’accompagne d’une augmentation de l’intervalle A-H tandis que le bloc infranodal s’accompagne d’une augmentation de l’intervalle H-V.
Diagnostics différentiels
- Tachycardie atriale avec conduction décrémentielle 2/1 (bloc AV fonctionnel).
- ESA bigéminées, cachées dans l’onde T et bloquées car trop précoces (cf. ESA bloquées, Pseudo-bloc).*

Formations
- YouTube (13 min) : Infarctus inférieur et complications rythmiques
- Blog S. Smith (magnifiques cas) :
- A man in his 40s who really needs you to understand his ECG
- 2nd degree AV block: is this Mobitz I or II? And why the varying P-P intervals? (nov 2024, PP ventriculophasique)
Références annotées (Abonnés)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire