Interruption de la conduction dans la branche droite du faisceau de His (cf. Activation électrique des ventricules).
Un bloc de branche droit (BBD) peut être secondaire à une atteinte anatomique organique (lésion) ou fonctionnelle (cf. Aberration ventriculaire). Sa prévalence dans la population générale adulte est d’environ 1 à 3%, elle augmente avec l’âge et touche davantage les hommes (revue générale [10]).
Conséquences : la dépolarisation du septum puis celle de la paroi libre du ventricule gauche débutent normalement grâce à la conduction maintenue dans la branche gauche ce qui préserve en V1-V2 l’onde r (ou rS) et en V5-V6 l’aspect qR ou R. Puis, le ventricule droit se dépolarise avec retard (« retard droit ») à l’origine d’une onde R’ large en V1 et s large en V6 (d’où l’aspect habituel en V1-VR rsR’ et en V6-DI Rs). Les conséquences hémodynamiques sont négligeables, contrairement au bloc de branche gauche.
Forme typique
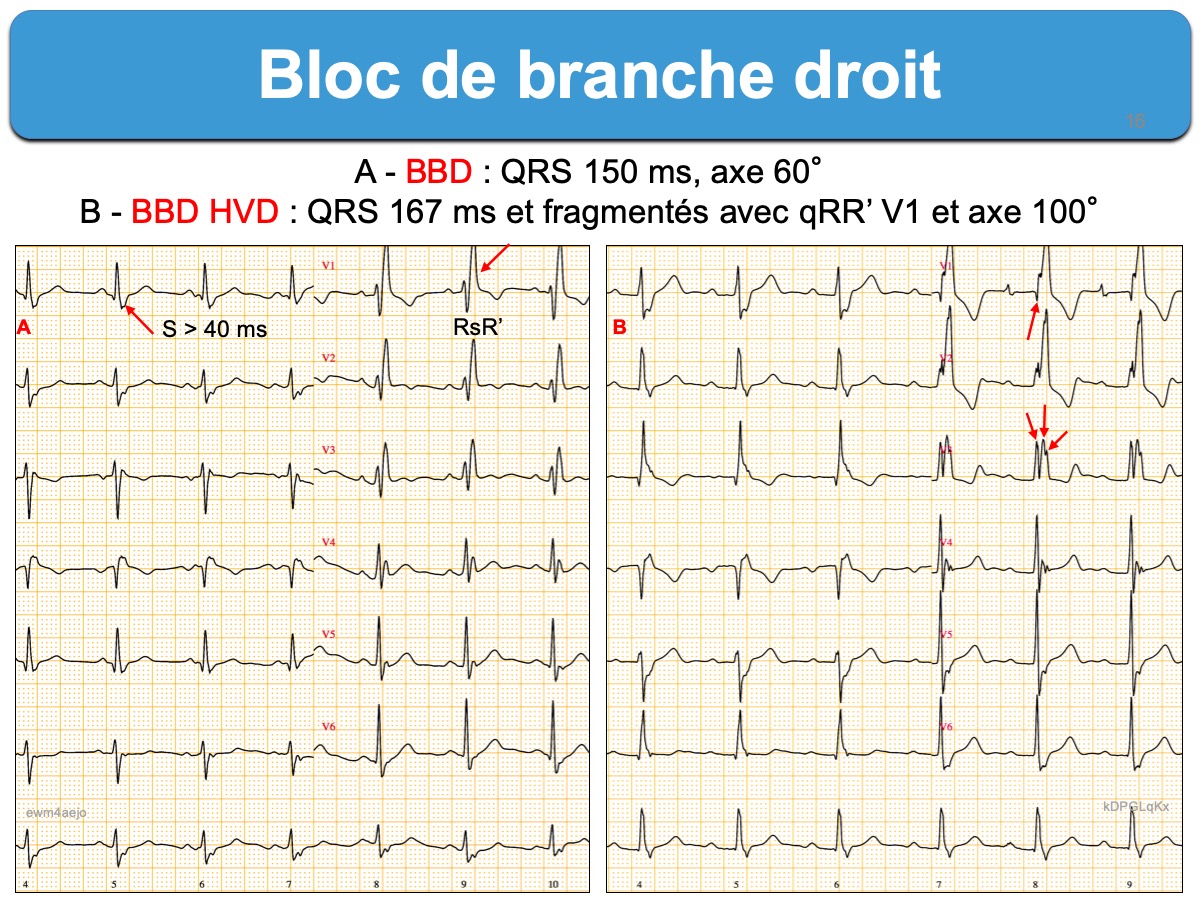
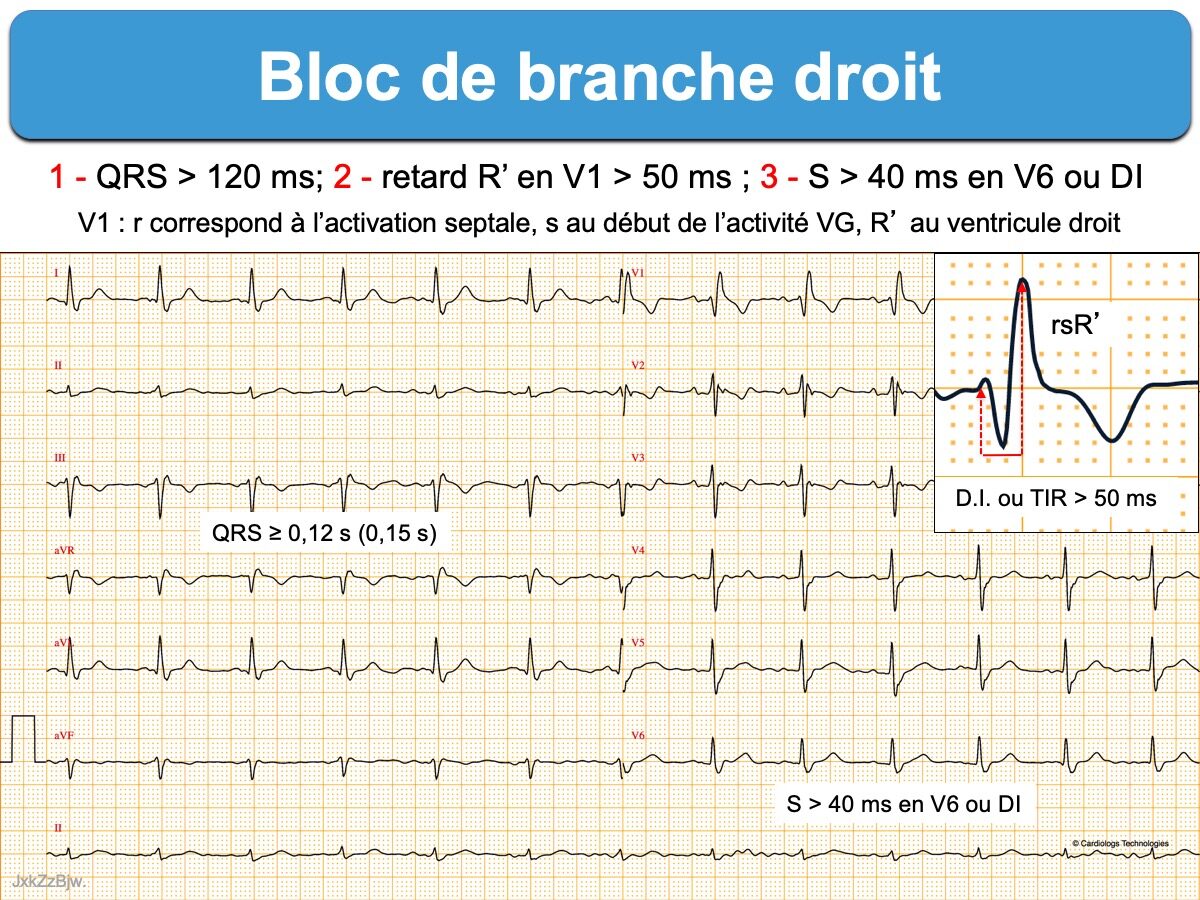
Les critères diagnostiques associent trois critères indispensables (AHA 2009 [1])
- une durée des QRS ≥ 120 ms (dans au moins une dérivation quelconque)
- un retard droit en V1-V2 avec aspect rsr’, rsR’, rSR’ avec une onde r initiale (qui reflète le septum) moins ample et large que l’onde r’ ou R’ (qui reflète le ventricule droit). Plus rarement, on observe un aspect qR ou RR’ ou encore une seule onde R large. Le retard à l’apparition de la déflexion intrinsécoïde en V1 (ou temps d’inscription du sommet de la dernière onde R) est > 50 ms.
- une onde S peu profonde, mais large en DI ou V6 (de durée supérieure à R ou S > 40 ms chez l’adulte).
Les critères associés
- L’axe des QRS est normal (30-90°) ou dévié à droite (90-110°) et l’onde R est élargie en DIII (aspect qR).
- Des anomalies secondaires de la repolarisation en V1-V2 et parfois en V3 sont habituelles. Dans ces dérivations seulement, lorsque la déflexion terminale du QRS est positive (40 dernières ms), on observe un sous-décalage du segment ST, descendant à partir d’un point J généralement isoélectrique ou un peu sous-décalé. Le segment ST est plutôt convexe vers le haut, et se termine par une onde T asymétrique à polarité négative. Si la déflexion terminale du QRS devient négative (à partir de V4 ou parfois V3 ou V2), le segment ST peut avoir une pente légèrement ascendante et l’onde T devient positive. En règle générale, les vecteurs de repolarisation du ST-T sont opposés à la portion terminale lente du QRS (cf. Discordance appropriée) [1].
Formes atypiques
- En cas de déviation axiale droite > 110°, le bloc droit est dit de « type rare » ce qui évoque une maladie pulmonaire (cf. Cœur pulmonaire chronique), une hypertrophie VD, une cardiopathie congénitale ou un exceptionnel bloc fasciculaire postérieur gauche.
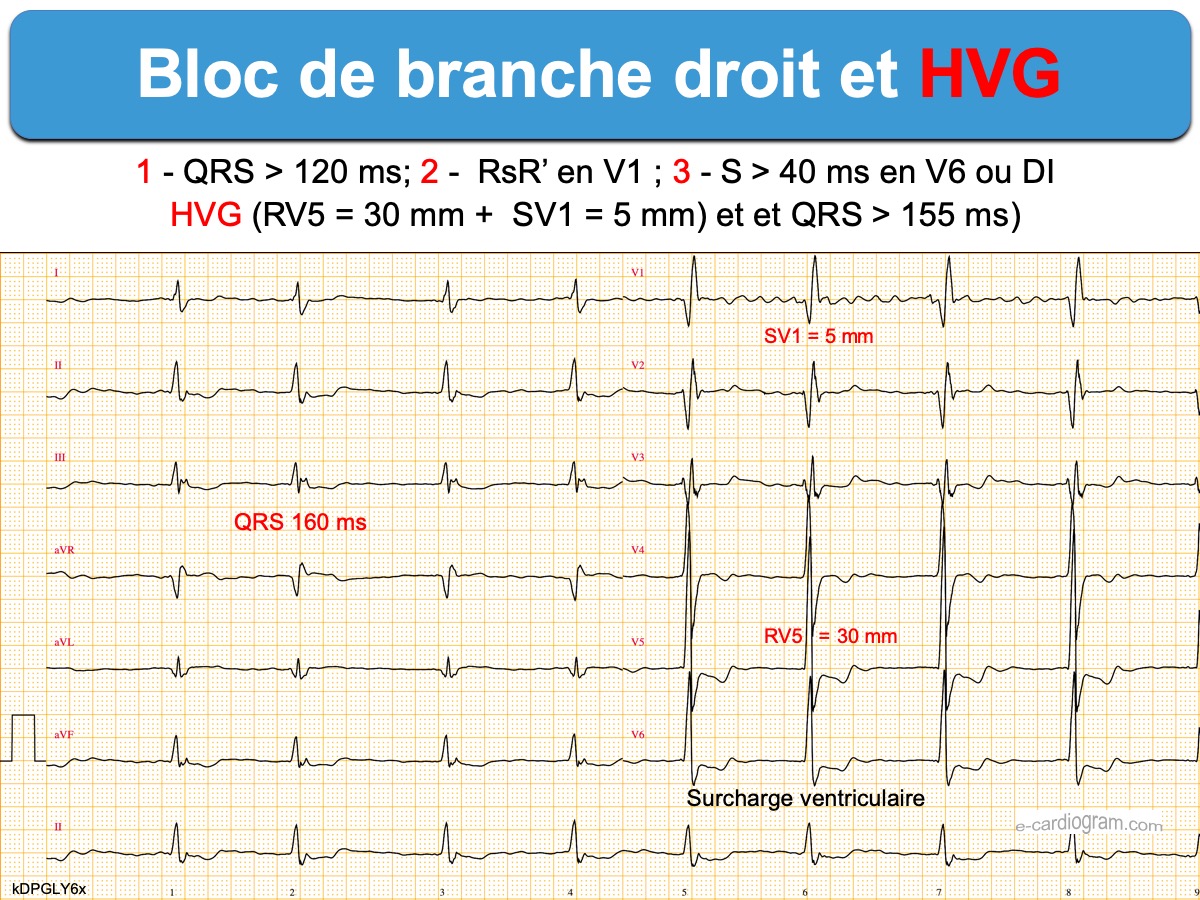
- En cas de déviation axiale gauche < -30°, il faut rechercher un BFAG (cf. Bloc bifasciculaire), une hypertrophie VG (cf. Hypertrophie et bloc) ou une séquelle de nécrose en territoire inférieur.
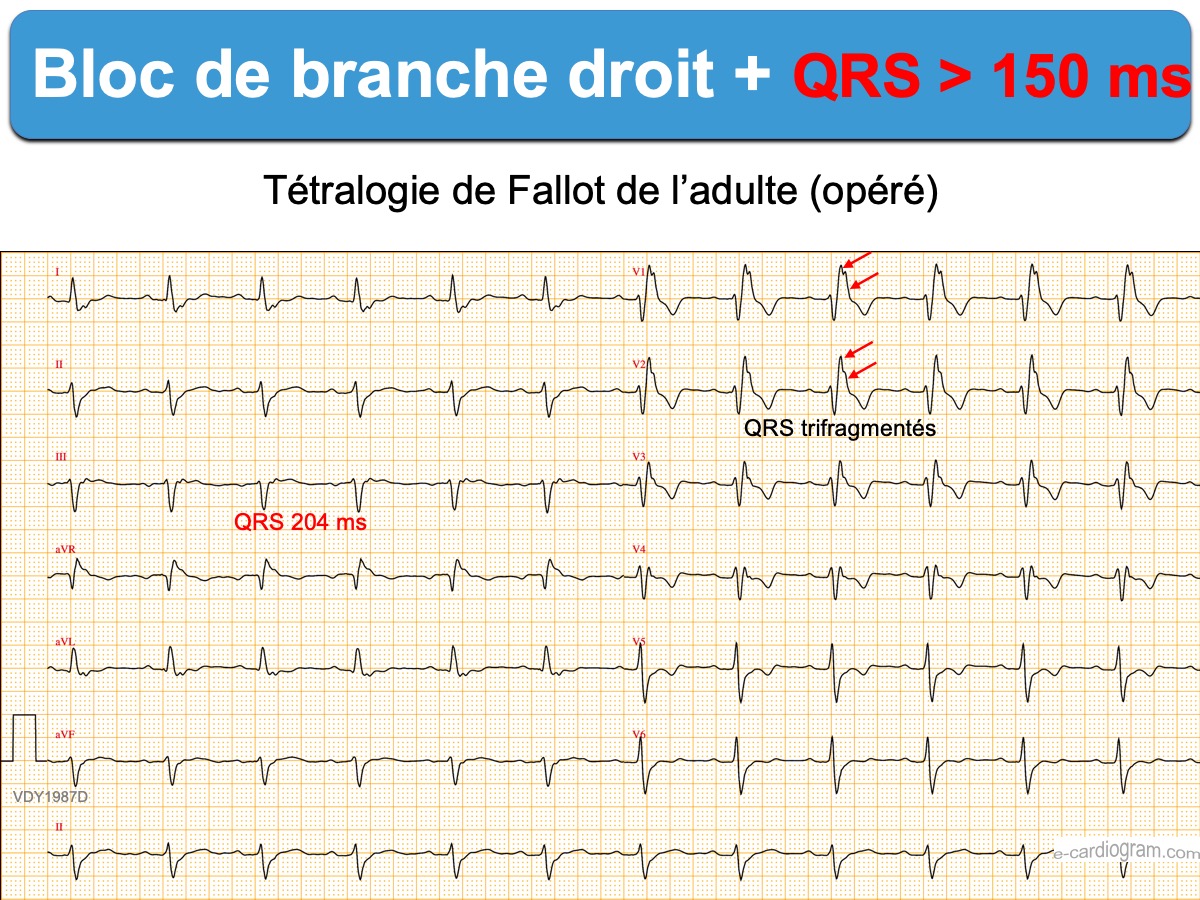
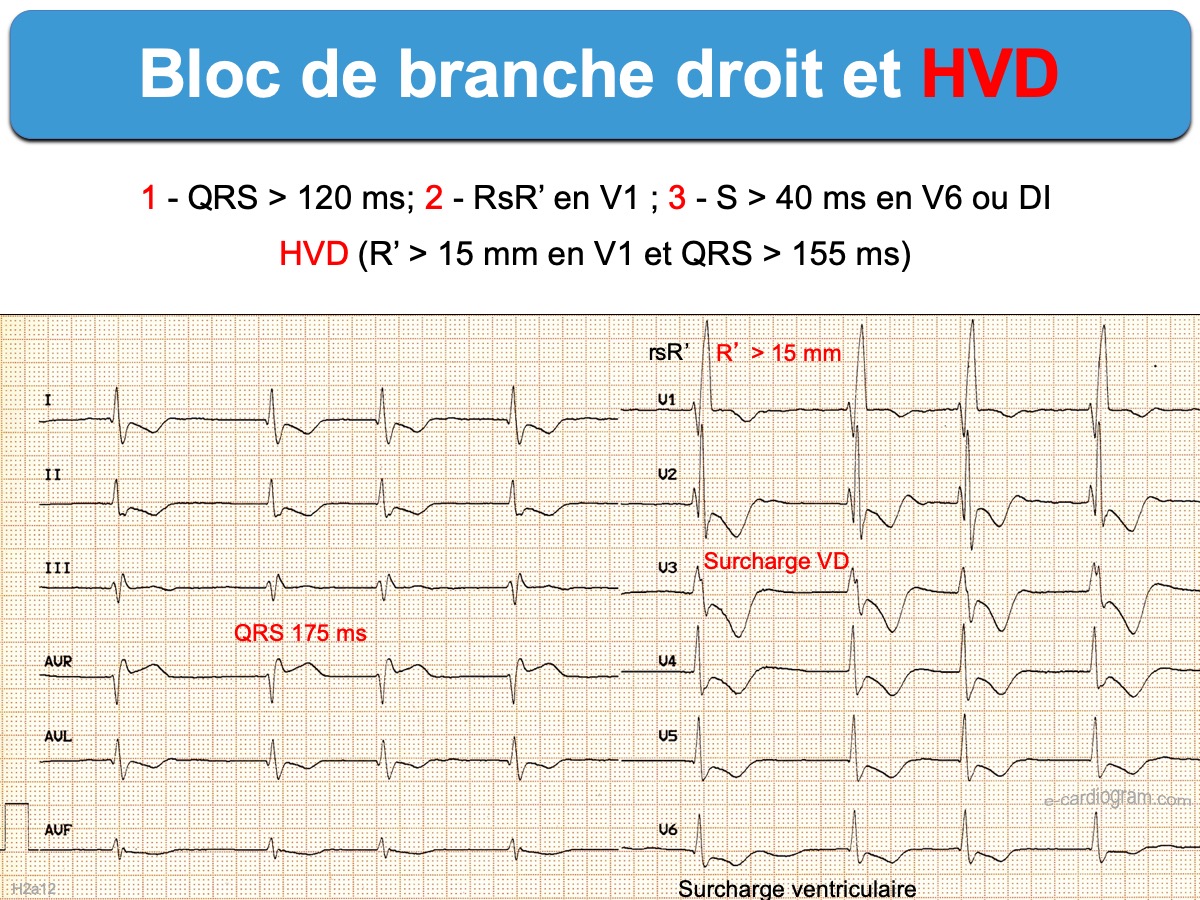
- En cas de QRS trop larges (> 140 ms, selon les recommandations chez le sportif –> ECG et sport), des QRS trop amples en V1 (ex > 15 mm) ou en V6, des ondes Q anormales (en V1 par ex.), un dédoublement de R au delà de V3 ou des QRS fragmentés (cf. QRS fragmentés larges), il faut rechercher, selon le contexte une pathologie cardiaque (HVG, HVD, cardiopathie ischémique, cœur pulmonaire, cardiopathie congénitale, cardiomyopathie), une cause métabolique (hyperkaliémie) ou toxique (ex. stabilisant de membrane, psychotrope…). Une onde epsilon en V1, parfois discrète peut être la signature d’une cardiomyopathie VD arythmogène.
- En cas de repolarisation inappropriée, par exemple, un sous-décalage de ST ou des ondes T inversées après V3, un aspect Brugada ou une perte de la discordance appropriée, il faut rechercher une maladie cardiovasculaire.
- Un bloc fasciculaire septal gauche associé au BBD se traduit par une onde R très ample en V1V2 précédée par une onde q septale qui disparait en précordiales gauches (cf. bloc fasciculaire septal gauche)
bloc de branche droit déguisé ou masqué
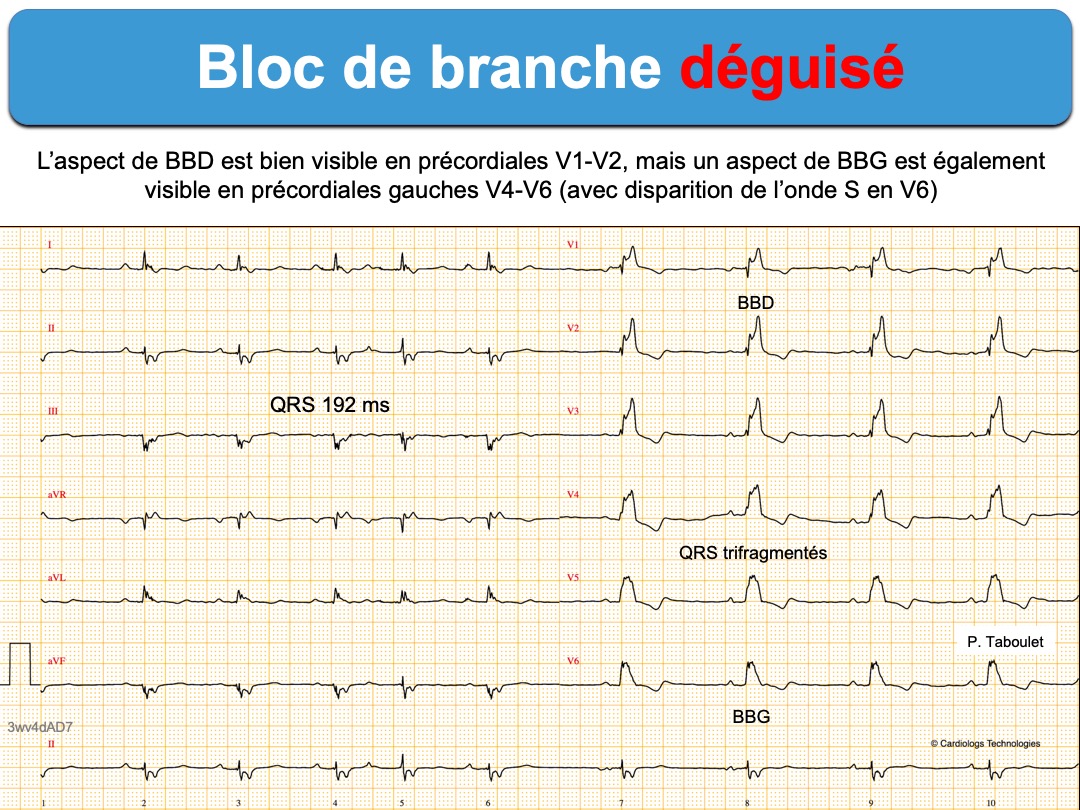
- déguisé : quand l’aspect de bloc de branche droit est visible en précordiales droites, mais associé à un aspect de bloc de branche gauche dans les dérivations des membres (avec onde s petite ou absente en DI) ou dans les dérivations précordiales unipolaires V4-V6 (avec absence d’onde S en V5-V6), indiquant une maladie grave et diffuse de la conduction intracardiaque, de mauvais pronostic [7].
- masqué (« Masquerading Bundle Branch Block« ) : quand l’aspect de bloc de branche droit est masqué en précordiales droites (pas d’onde R’ en V1-V2), mais suggéré par une onde s > 40 ms en DI-VL ou V5-V6. Cela s’observe quand les QRS sont larges en dérivations frontales, simulant un bloc de branche gauche, avec une déviation axiale hypergauche proche de -60° et persistance d’une onde q en frontales gauches (bloc fasciculaire antérieur gauche « de haut degré ») [8]. Tout BFAG de durée > 120 ms avec une onde s > 40 ms en DI-VL ou V5-V6 doit faire évoquer l’existence d’un bloc de branche droit associé et donc un bloc bifasciculaire de mauvais pronostic [9]. Il peut être facilement révélé par l’enregistrement de dérivations précordiales unipolaires hautes et droites (V1-V2 placées 1 ou 2 espaces intercostaux plus haut).

Aberration droite
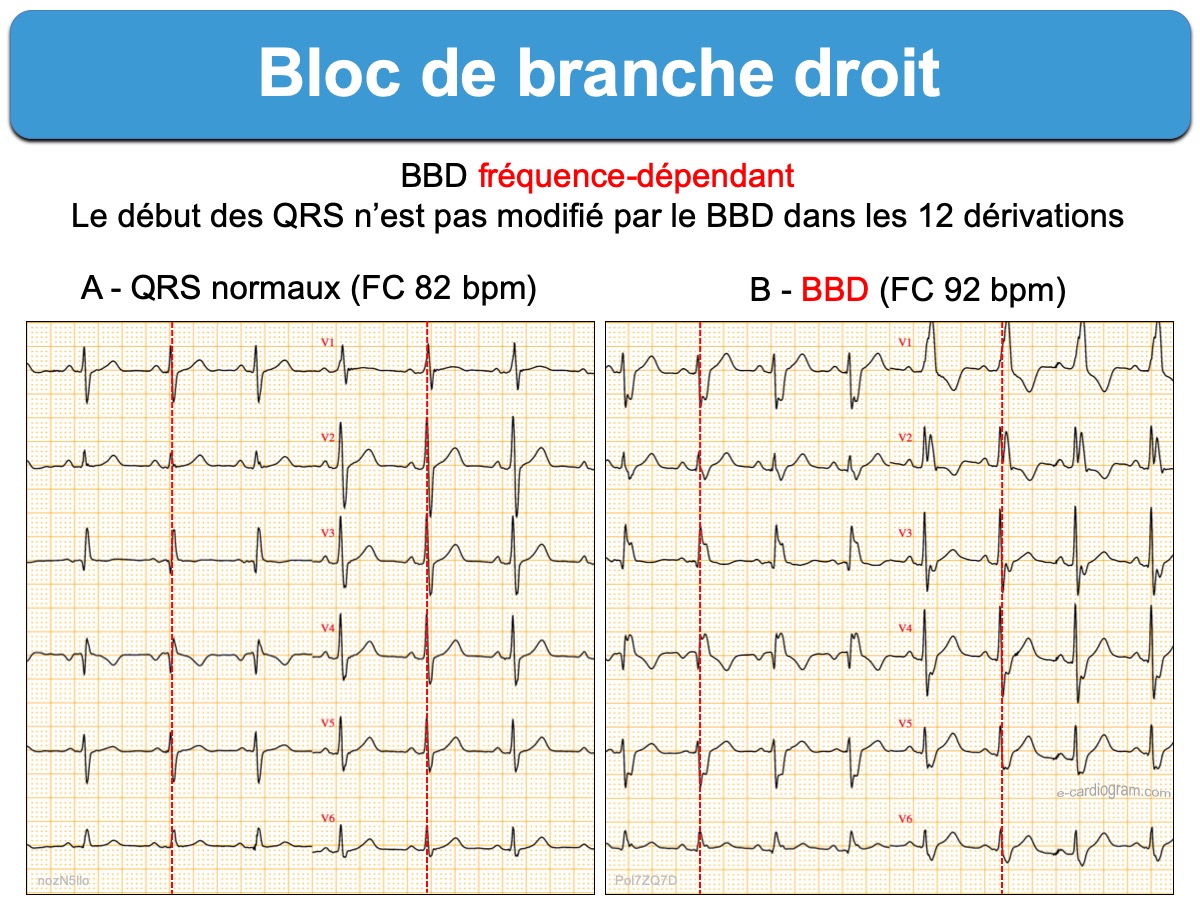
- Un bloc de branche peut être intermittent, fréquence-dépendant ou bigéminé (cf. Aberration ventriculaire).
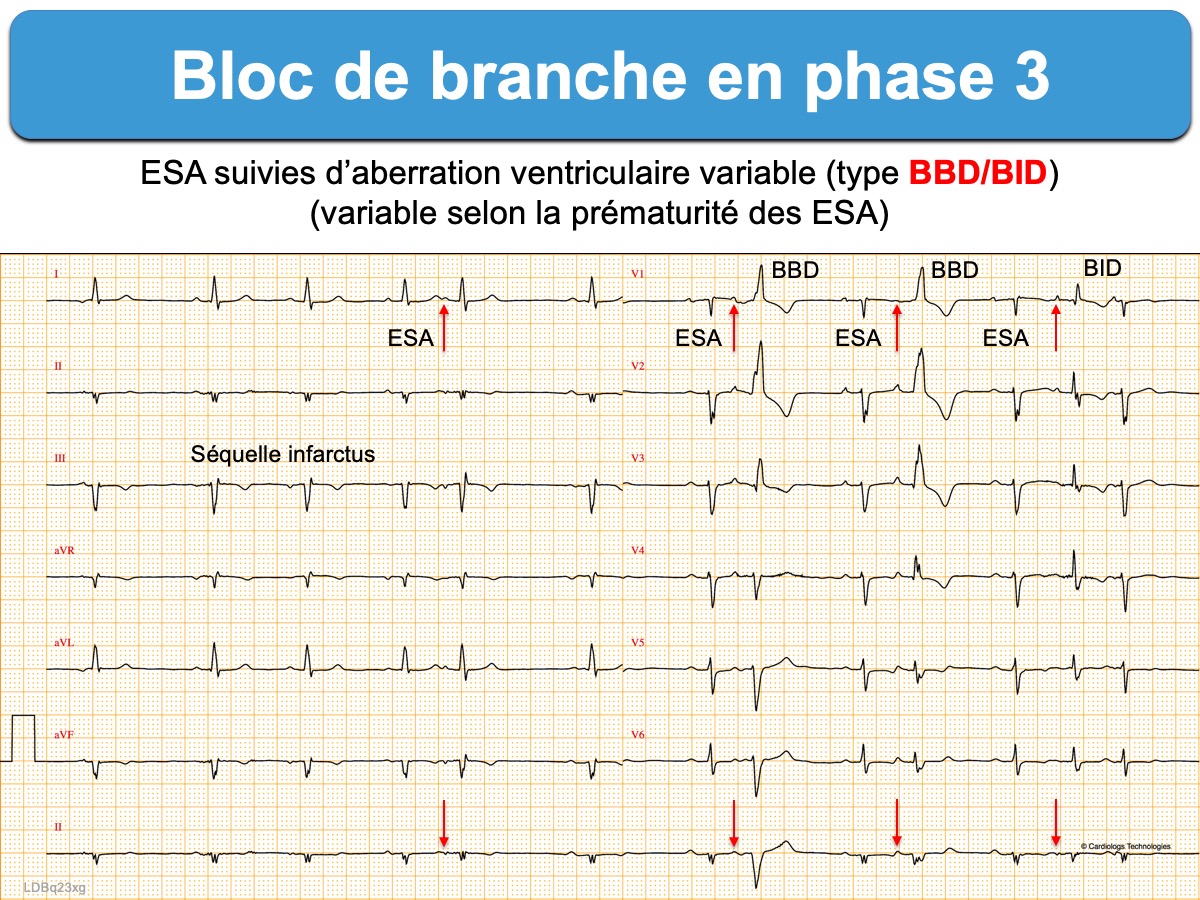
- Cela peut donner plus rarement un aspect de claudication de branche droite (ex. ci-dessous).

Étiologies et pronostic
Lorsqu’un patient est asymptomatique et que l’on découvre un BBD typique, sans aucune anomalie de l’axe du cœur (axe vertical normal ou légèrement droit < 110°), de la durée (< 140 ms), de l’amplitude (pas d’HVG ni HVD) ou de la forme des QRS (pas de trifragmentation ni onde epsilon) et une repolarisation normale… cela est de bon pronostic, quel que soit l’âge de découverte du BBD.. La cause est idiopathique. Le risque d’aggravation vers un bloc AV est très faible.
La découverte d’un BBD complet, typique et asymptomatique ne contrindique pas la pratique du sport et des explorations cardiovasculaires ne sont pas nécessaires (cf. ECG du sportif).
Le pronostic est moins bon si le BBD est atypique, associé à un bloc fasciculaire gauche ou à une pathologie cardiovasculaire [10]. L’existence d’une cardiopathie ischémique (cf. Insuffisance coronaire), une cardiopathie valvulaire (ex. valve mitrale), une cardiomyopathie primitive (ex. Cardiomyopathie VD arythmogène..), certaines cardiopathies congénitales (ex. Tétralogie de Fallot, CIA) ou un cœur pulmonaire chronique ou aiguë (ex. Hypertrophie VD, embolie pulmonaire) s’accompagne d’une morbi-mortalité accrue (infarctus, mort subite, pose de pacemaker, insuffisance cardiaque, fibrillation atriale…) [2][3].
Voir aussi
- Hypertrophie VD sévère
- cœur pulmonaire aigu
- Hypertrophie ventriculaire et bloc de branche
- Tétralogie de Fallot
- Infarctus avec bloc de branche droit
Dans de rares cas, le BBD accompagne une maladie dégénérative du tissu de conduction (maladie de Lenègre) qui évolue constamment vers un bloc AV de haut degré [5][6].
Diagnostics différentiels
- bloc incomplet droit
- bloc intraventriculaire
- hypertrophie VD
- séquelle d’infarctus basal
- préexcitation ventriculaire
- bloc fasciculaire septal gauche
- ECG type Brugada
Un doute diagnostique avec un ECG type Brugada ou une préexcitation ou l’existence d’une atypie justifie l’avis d’un cardiologue.
BBD versus ESV retard droit
Des ESV avec retard droit peuvent mimer un BBD. Néanmoins, de nombreux critères peuvent les distinguer.
- Complexes QRS aberrants versus QRS ectopiques
- Indices de TV
- Signe de l’oreille de lapin
- TV retard droit
Vidéos YouTube (P. Taboulet)
- Vidéo cours 4 (64 min). Anomalies de la conduction intracardiaque
- Bloc de branche droit 1. Diagnostic positif
- Bloc de branche droit 2. Diagnostics différentiels
Quiz. Femme 65 ans, Infarctus antérieur. BBD axe droit ?

Réponse ci-dessous ou dans le quiz : Anomalie des QRS 2. difficile

Faîtes des quiz sur le site web (plusieurs niveaux de1 à 3).
YouTube : ma playlist
Si vous souhaitez améliorer ce contenu, merci de me contacter
ECG de A Z (P. Taboulet 2ed 2025) : https://www.livres-medicaux.com/auteur/11567-taboulet
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire