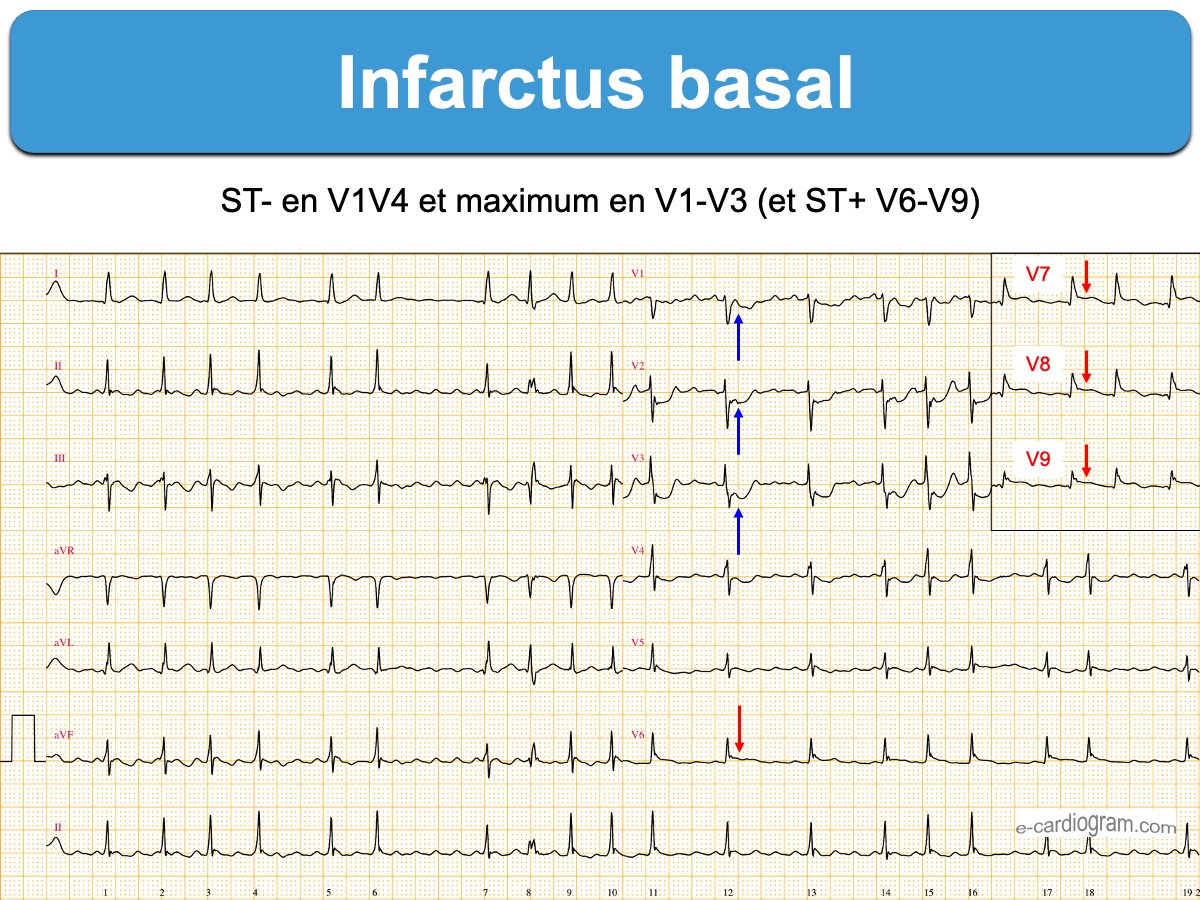
Infarctus de la paroi basale du ventricule gauche [1]. Cet infarctus est en rapport avec une occlusion de l’artère circonflexe, de la coronaire droite dominante ou d’une de leurs branches (cf. Territoires coronaires) [2]. Il accompagne un infarctus inférieur ou un infarctus latéral dans la très grande majorité des cas.
L’infarctus basal est souvent appelé « infarctus postérieur » car c’est l’enregistrement des dérivations postérieures (V7-V9) qui permet l’authentification du sus-décalage de ST (en général discret car les QRS sont peu voltés), mais sur le plan anatomique la paroi postérieure du VG n’existe pas (Thygessen 2019 [1]).
Diagnostic ECG (infarctus basal pur)
- Sous-décalage de ST en dérivations V1-V3(V4) ≥ 0,5 mm, plutôt rectiligne et terminé par une onde T positive (en phase précoce). Le sous-décalage peut être s’étendre au delà de V4, mais un sous-décalage maximum en V1-V4 est très spécifique d’un infarctus basal [3].
- L’existence d’ondes R amples en V1 ou V2 (ex. R > 5-6 mm ou R > S) renforce cette hypothèse (miroir des anomalies des QRS en V8-V9).
- Tout sous-décalage de ST max en V1-V4 – même minime – est suspect de traduire une occlusion coronaire en situation clinique compatible (cf. Cas clinique français Dr O. Peyrony commenté par Dr S. Smith). L’ECG ci-dessous est un équivalent ST+ encore appelé occlusion coronaire aiguë sans sus-décalage de ST (évident pour les initiés et l’IA).
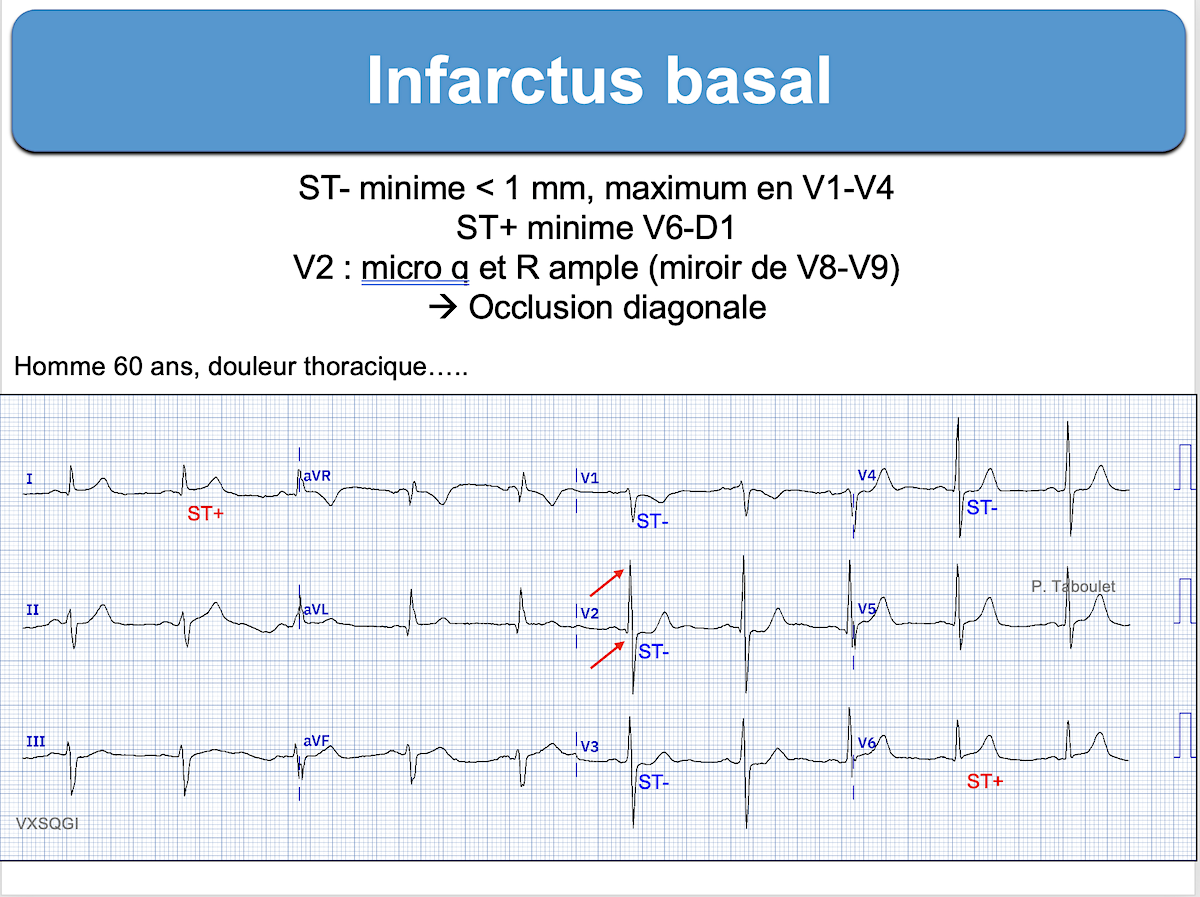
Astuces et pièges
1. L’infarctus basal pur est exceptionnel. Il survient dans le cas d’une occlusion de la marginale gauche et le diagnostic d’occlusion coronaire aiguë est souvent porté avec retard (car il n’y a pas ce fameux ST+ en 12 D !) et la prise en charge souvent erratique [3][4][7]. L’intelligence artificielle peut aider à reconnaitre l’occlusion coronaire, sans besoin d’enregistrer V7-V9 (exemple PmCardio OMI [7]).
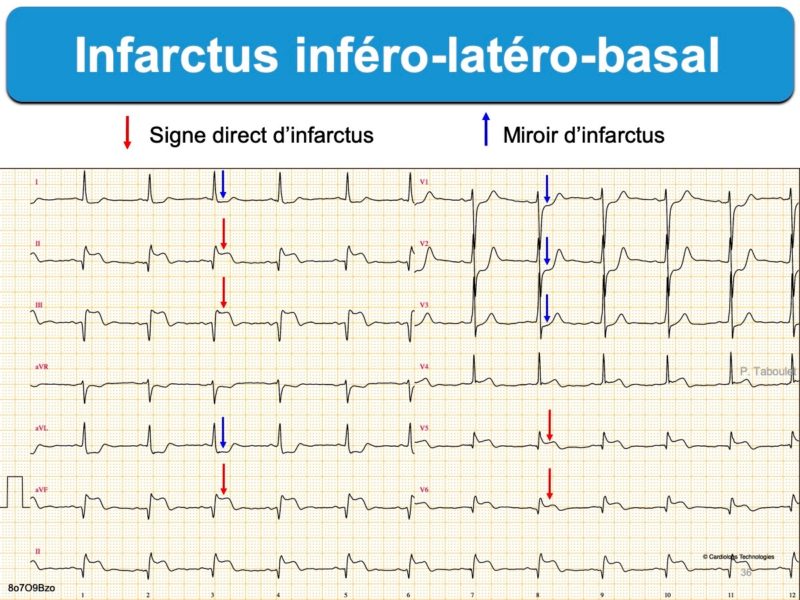
2. L’infarctus basal survient en général au cours d’un infarctus ST+ en territoire inférieur (inféro-basal) ou latéral (latéro-basal).
3. L’enregistrement précoce des dérivations postérieures V7-V9 est « fortement » recommandé en cas de « suspicion clinique forte d’occlusion de l’artère circonflexe avec ECG initial non-diagnostic » ou « en cas de sous-décalage de ST en dérivations V1-V3 et tout particulièrement si la portion terminale de l’onde T est positive » (ESC 2019 [1] et ESC 2023 [8]). L’existence d’un ST+ ≥ 0,5 mm (≥ 1 mm chez les hommes < 40 ans) apporte alors le diagnostic d’infarctus ST+ basal avec plus de certitude [1].
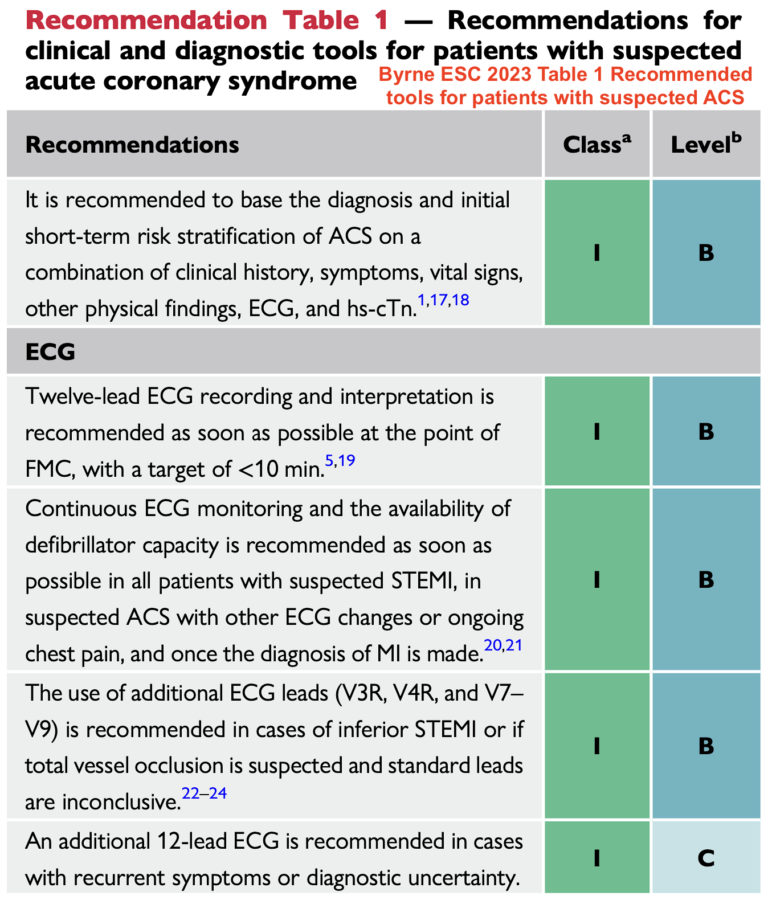

Néanmoins, si un aspect d’infarctus ST+ est déjà bien visible en territoire inférieur ou latéral, enregistrer les dérivations V7-V9 n’a pas d’intérêt thérapeutique… En effet, un ST- en dérivation V1-V3(V3), selon les recommandations AHA et ESC, est un équivalent ST+ et doit être traité comme tel et adressé en service de coronarographie. Enfin, les dérivations V7-V9 sont souvent microvoltées et les signes ECG frustes ou transitoires (ECG 15 dérivations. BOF !) et une absence de ST+ peut induire en erreur (S. Smith ne le recommande pas [5]). À mon avis, l’enregistrement des dérivations V7-V9 n’a guère d’intérêt.

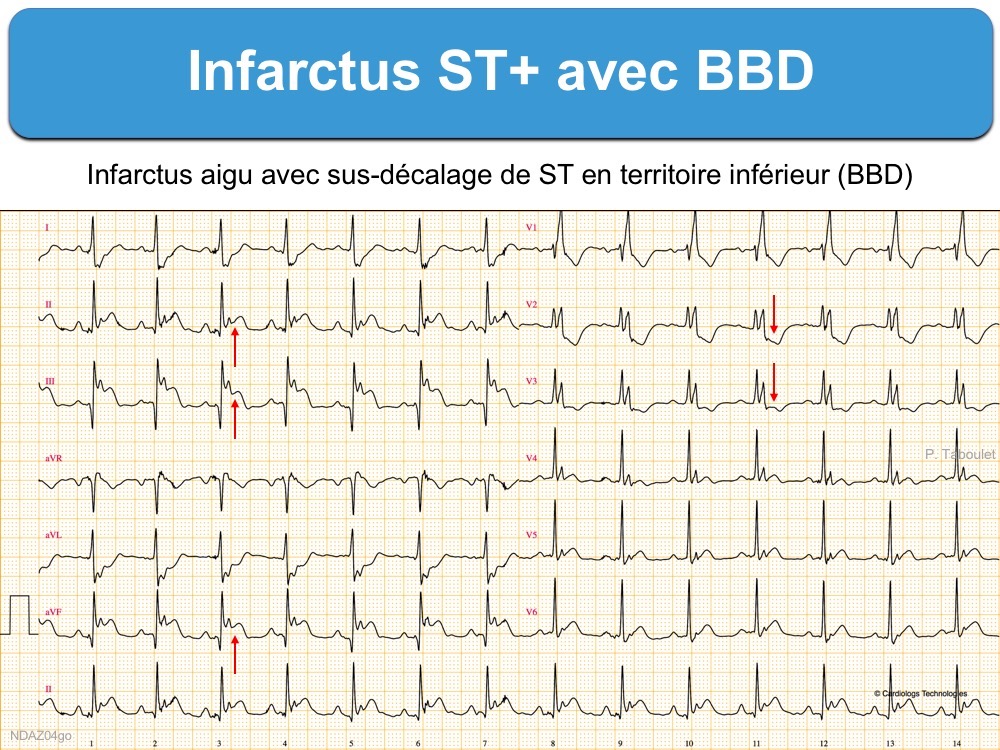
4. Un BBD ne gêne pas l’identification d’un infarctus basal (le sous-décalage de ST en V1-V3 est simplement majoré).
5. Une tachycardie ou une fibrillation atriale peuvent rendre le diagnostic compliqué.

6. Des ondes T amples en V1-V3 peuvent être le miroir des ondes T inversées en V8-V9 dans le cadre d’une occlusion/reperfusion de l’artère circonflexe (piège classique). L’existence d’ondes R amples en V1 ou V2 (ex. R > 5-6 mm ou R > S) renforce cette hypothèse (miroir des anomalies des QRS en V8-V9). –> voir ci-dessous occlusion circonflexe. (Blog Smith dec 2023)

Le traitement d’urgence est celui d’un infarctus avec sus-décalage de ST.
Voir aussi SCA équivalent ST+.
Diagnostics différentiels
- Infarctus non ST+. Si au moins sept dérivations antérieures et inférieures présentent un sous-décalage de ST avec un sus-décalage de ST en VR(V1), il faut évoquer un infarctus non ST+ à haut risque (cf. Infarctus non ST+ équivalent ST+).
- SCA avec onde T de de Winter (cas clinique ici)
- Lésion sous-endocardique d’origine ischémique, mais non coronaire (tachycardie, hypoxie, anémie, embolie pulmonaire…)
- Anomalies secondaires de la repolarisation en présence d’une hypertrophie ventriculaire droite (voir ici), d’un bloc de branche droit (mais une association avec un infarctus basal est possible, en cas de majoration de la discordance), d’une préexcitation… L’analyse des QRS permet de redresser le diagnostic.
Faites des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3)
F 57 ans, douleur thoracique pertinente type SCA. On attend la troponine ? On « fait les postérieures » ?

L’occlusion coronaire droite est évidente… En DIII-VF, ST+ 1 mm avec ondes T amples hyperaiguës et miroir VL-DI. De plus, ST- V1-V3. Il s’agit d’un infarctus important inferobasal à traiter comme telle sans attendre la troponine ou les postérieures !
YouTube : ma playlist
Livres ECG de A à Z (P. Taboulet 2ed 2025) : https://www.livres-medicaux.com/auteur/11567-taboulet
Si vous souhaitez améliorer ce contenu, merci de me contacter

Blog Steve Smith
- A middle aged man with ST depression and a narrow window of opportunity indispensable
- Dynamic ST Depression in precordial leads. Does this transient STD signify subendocardial ischemia?
- A man his 50s with chest pain. What happens when you treat with morphine rather than with reperfusion?
- Missing ECG signs of OMI is associated with early death
- False cath lab activation or false cancellation? indispensable (occlusion marginale)
- A 76 Year Old Female With Recurrent Syncope (ECG quasi normal entre les syncopes) RCA: 100% stenosis from lesion described as “complex, noncalcified, consistent with atherosclerotic disease as well as a filling defect consistent with thrombus” supplying the inferior and posterior walls
- An 80-something woman who presented with chest pain and dyspnea (July 7, 2023).
- 50 yo with V fib has ROSC, then these 2 successive ECGs: what is the infarct artery? (après VF, évolution des ECG jusqu’à un basal pur)
Vidéo YouTube (11 min) Quiz infarctus et pacemaker ?
Livres et cas cliniques formateurs
- *P. Taboulet. 100 ECG autour de l’infarctus. Ed S-edition oct 2020
- Steve Smith : The ECG in Acute MI: An Evidence-Based Manual of Reperfusion Therapy (pdf téléchargeable)
- Huge number of excellent ECG websites out there
- LITFL ECG 12 D et postérieur Case 103 et case 66
- LITFL basal infarction
Références et autres ECG (réservés aux abonnés)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire