Rythme d’échappement
qui naît d’un pacemaker physiologique accessoire dans le réseau de His-Purkinje (cf. Rythme d’échappement).
Ce rythme s’exprime lorsque l’activité sinusale/atriale spontanée est absente (ex. BSA3 ou paralysie sinusale) ou reste bloquée dans le nœud AV ou le faisceau de His.
ECG typique
- L’activité atriale est dissociée (bloc AV 3) ou absente (bloc SA 3). Elle est parfois derrière chaque QRS si la conduction V-A est possible (cf. Onde P rétrograde).
- Les QRS sont lents, larges et réguliers (≤ 40/min), d’autant plus lents, larges et atypiques que le foyer d’échappement ventriculaire est bas situé.
Trucs et pièges
- Le rythme d’échappement est parfois intermittent dans le cadre d’un bloc SA de haut degré (qui autorise un automatisme sinusal intermittent) ou un bloc AV de haut degré (qui laisse passer quelques influx nodaux).
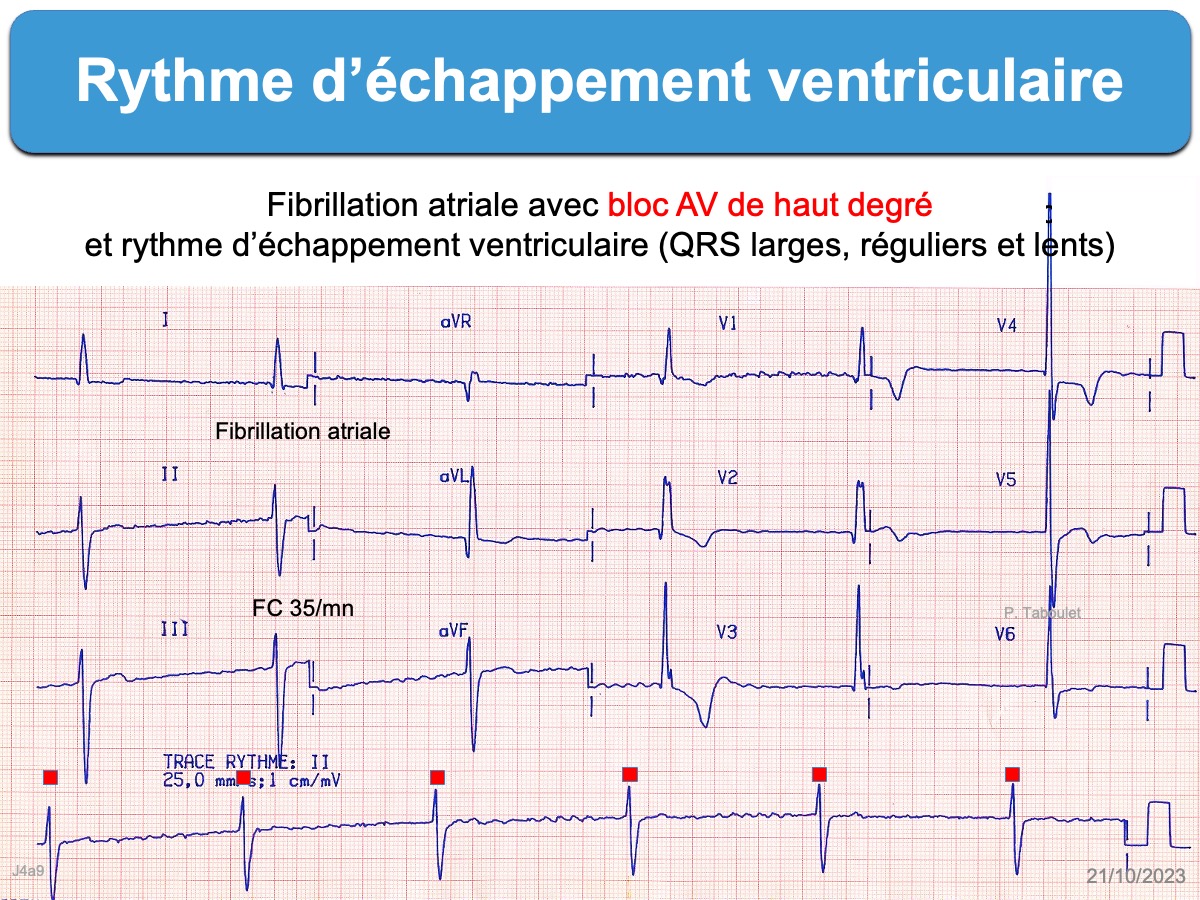
- L’activité sinusale est remplacée par une fibrillation atriale qui est bloquée dans le NAV, parfois de façon intermittente et le rythme d’échappement est lent régulier à QRS larges (voir ci-dessous).
Etiologies
Il faut rechercher en premier une cause réversible comme une ischémie coronaire, une hyperkaliémie ou un ou des médicament(s) chronotropes(s) négatif(s) (Cf. Bêtabloquants, inhibiteurs calciques, amiodarone, digoxine…), une hypoxie sévère ou une hypothermie.
Sinon, une maladie dégénérative de l’automatisme ou de la conduction intracardiaque.
Traitement
Traitement de la cause (Cf. Hyperkaliémie, intoxication, hypothermie, infarctus inférieur)
L’atropine peut améliorer l’automatisme et la conduction supraventriculaire, mais ne peut pas améliorer la conduction intraventriculaire.
L’isoprénaline ou une catécholamine alpha-bêta (dopamine, adrénaline, noradrénaline) peut accélérer la fréquence d’échappement des pacemakers physiologiques (Cf. Blocs. Traitement en urgence). L’isoprénaline n’est pas recommandée pour accélérer un rythme ventriculaire d’échappement au cours d’un infarctus (cf. Infarctus et BAV).
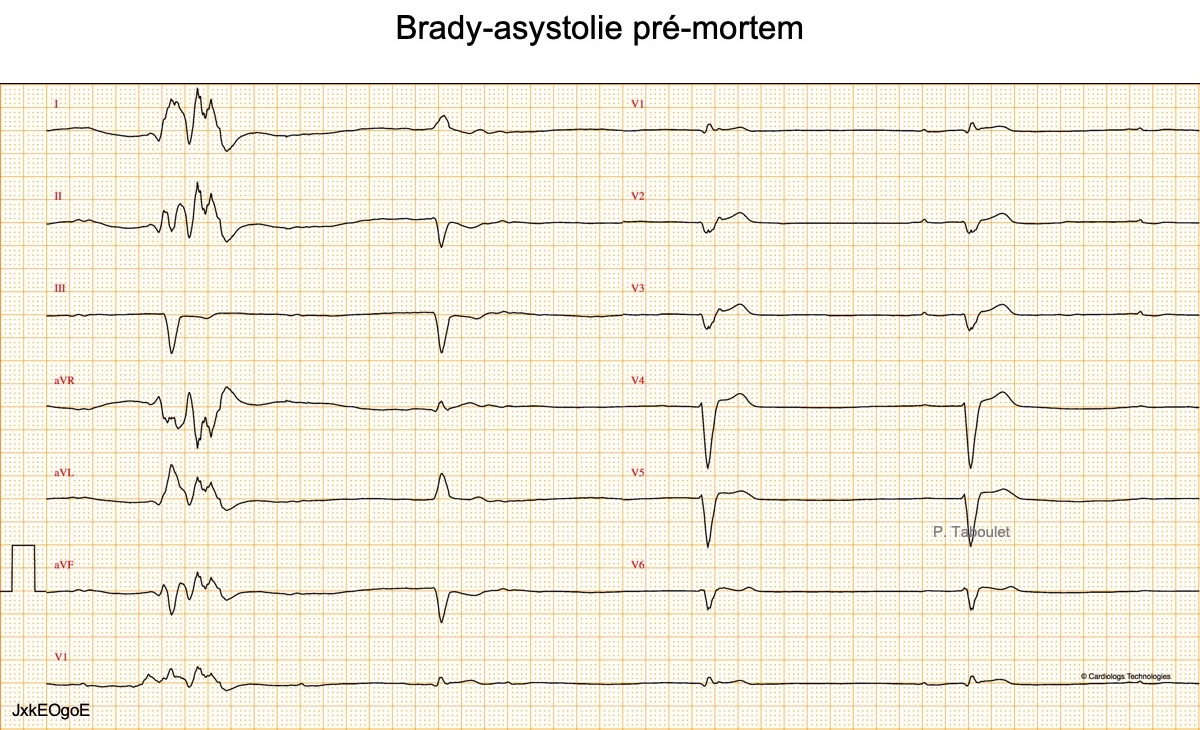
Si la fréquence du foyer d’échappement est très lente (ex. 20-30 min), les QRS deviennent très larges et irréguliers et l’hémodynamique est sévèrement compromise (« rythme agonique ») en l’absence de traitement spécifique.
Il faut distinguer un rythme d’échappement ventriculaire (plutôt en dessous de 40 dépolarisations ventriculaires/min),
d’un rythme d’échappement jonctionnel à QRS larges par bloc de branche (plutôt entre 40 et 55/min)
ou d’un rythme idioventriculaire accéléré (≥ 55-100/min).
Fréquences indicatives.
Vidéo YouTube (17 min). P. Taboulet. Rythme d’échappement, rythme accéléré, captures et fusions.
Faites des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3)
Si vous souhaitez améliorer ce contenu, merci de me contacter




