Le syndrome de Brugada est une maladie héréditaire caractérisée par un ECG avec sus-décalage du segment ST en dôme (coved-type ST-segment elevation) dans les dérivations précordiales droites et un risque accru d’arythmie ventriculaire [1]. Le cœur est indemne de cardiopathie structurelle, mais les progrès de l’imagerie révèlent des anomalies histologiques microstructurelles principalement dans la chambre de chasse du ventricule droit et qui constituent un substrat vulnérable [2][2bis]. Des mutations génétiques du canal sodique cardiaque sont fréquentes, souvent familiales et à permanence variable [2ter].
Le profil diagnostique de l’ECG pour le syndrome de Brugada est fluctuant, contrairement à d’autres syndromes arythmogènes héréditaires, aussi les données concernant la prévalence de la maladie sont controversées. Selon une méta-analyse récente, la prévalence mondiale du syndrome de Brugada est estimée à 1/2 000, mais elle varie selon la région et l’origine ethnique. Le syndrome de Brugada est rare dans les populations hispaniques et caucasiennes et non rare dans les populations asiatiques. Par région, la prévalence est estimée à 1/20 000 en Amérique du Nord et à 1/10 000 en Europe. La prévalence est plus élevée en Asie et au Moyen-Orient, où les estimations se situent entre 1/270 et 625. La maladie est observée plus fréquemment chez les hommes que chez les femmes (8:1) et elle est extrêmement rare chez les enfants [17].
L’âge moyen du diagnostic est typiquement 40 ans avec un ratio homme/femme de 10/1 [10]. Les symptômes surviennent le plus souvent au repos ou la nuit (palpitations, syncope, gêne thoracique, respiration agonique nocturne, fibrillation ventriculaire ou mort subite récupérée).
Définitions
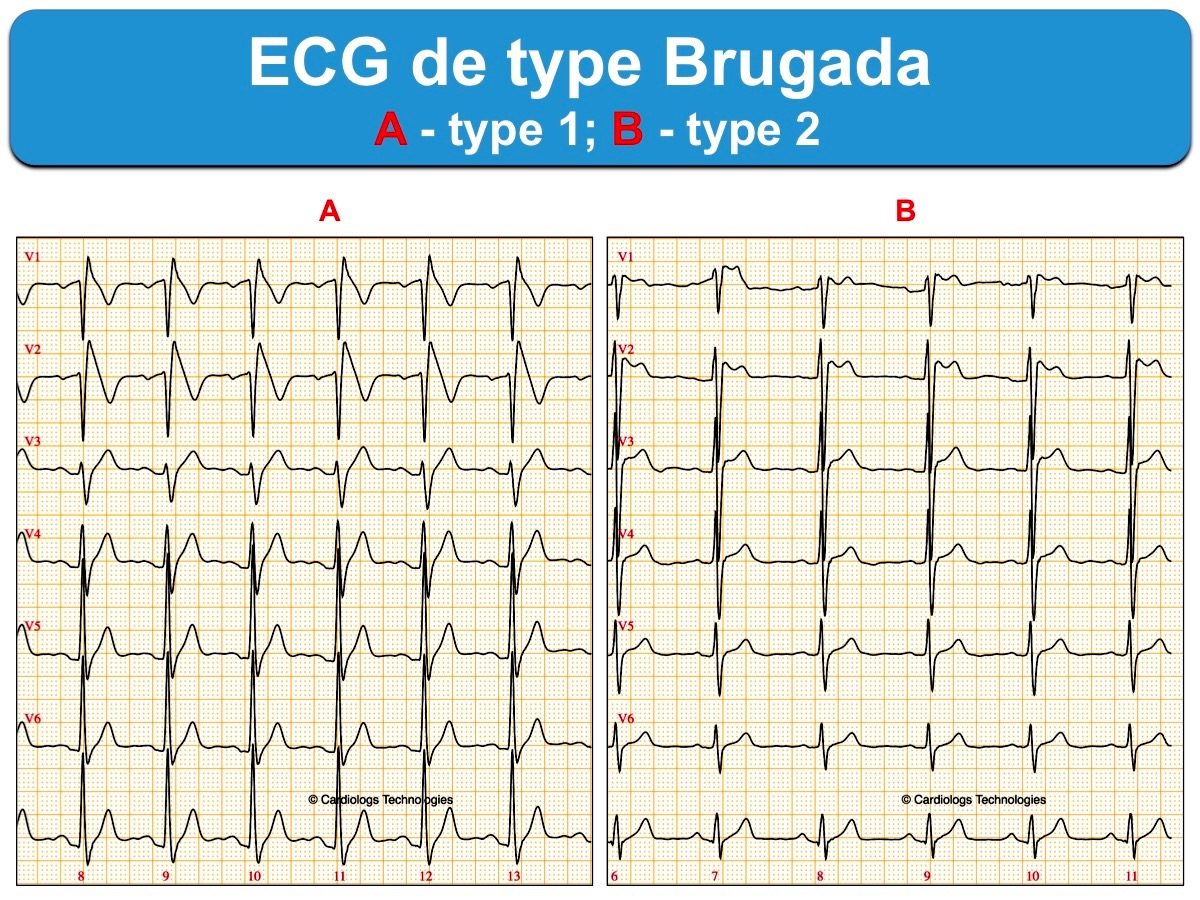
- Un syndrome de Brugada est diagnostiqué devant un ECG de type 1 (Réf. ECG Brugada).
- Un syndrome de Brugada est suspecté devant un aspect ECG de type 2 (Réf. ECG Brugada).
- Un syndrome de Brugada est diagnostiqué en cas d’ECG de type 1 enregistré 1 ou 2 espace(s) intercostal(aux) plus haut (3e ou 2e EIC) ou en cas de passage spontané ou provoqué vers le type 1 à l’aide d’un antiarythmique de classe I, bloqueur du canal sodique (ajmaline, flécaïnide, procaïnamide, pilsicainide).
Néanmoins, un patient asymptomatique lors du diagnostic n’a pas un syndrome, mais juste un « ECG Brugada ».
Pronostic
Il existe un risque de mort subite, souvent inaugurale, notamment chez le sportif.
- Les patients symptomatiques ont un risque annuel d’arythmie ventriculaire létale ou non (TV polymorphe, orage rythmique, fibrillation ventriculaire essentiellement) compris entre 1 et 8% selon les séries et les durées de suivi (autour de 30 ± 40 mois environ) [2].
- Les patients asymptomatiques de type 1 spontané ou de type 2 ont un risque annuel faible d’arythmie (proche de 0,5%), mais non négligeable (2010 [5]) (2023 [16]). Chez les patients à haut risque (syncope, ECG Brugada spontané type 1, arythmie ventriculaire sévère), un défibrillateur automatique implantable peut être proposé. Pour les autres patients, il n’y a pas de traitement médicamenteux curatif, mais des mesures préventives [2][16]. Chez les patients avec type 1 spontané, certains critères ECG seraient de plus mauvais pronostic [11].
L’effort physique, les bêtastimulants, les alphalytiques tendent à minorer les manifestations électriques tandis que la fièvre, les bêtabloquants, une hypertonie vagale, les antiarythmiques de classe I, la cocaïne, les alphamimétiques et certains psychotropes, anesthésiques (propofol) ou antihistaminiques tendent à les majorer et sont contre-indiqués.
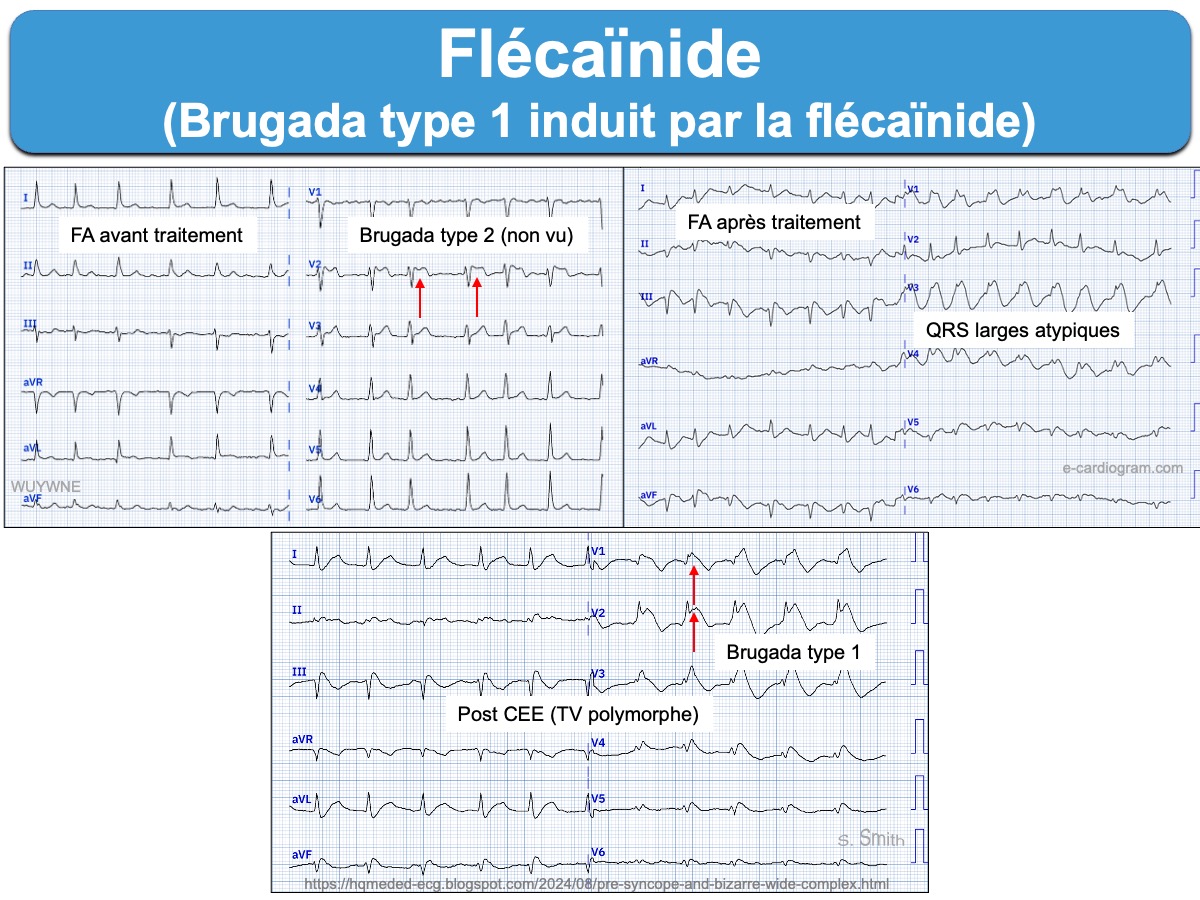
De nombreux médicaments doivent être évités (www.brugadadrugs.org). L’apparition d’un ECG de type 1 au cours d’un état somatique inducteur (ex. fièvre) ou sous l’influence d’une substance pharmacologique (voir ci-dessus) est associée à un risque d’évolution vers une arythmie ventriculaire maligne et les patients doivent être étroitement surveillés le temps de l’épisode [6][7].
Astuces et pièges
L’avis d’un rythmologue spécialisé dans les maladies cardiaques rares (génétiques) est hautement recommandé car
- Le diagnostic électrocardiographique est parfois très difficile (Réf. ECG Brugada) [4].
- Une position plus haute des électrodes droites (2e EIC) permet de diagnostiquer davantage de Brugada type 1 [8].
- En cas de syncope et ECG évocateur de Brugada, il faut écarter si possible les autres causes et notamment vasovagales (Tilt test ? [15]).
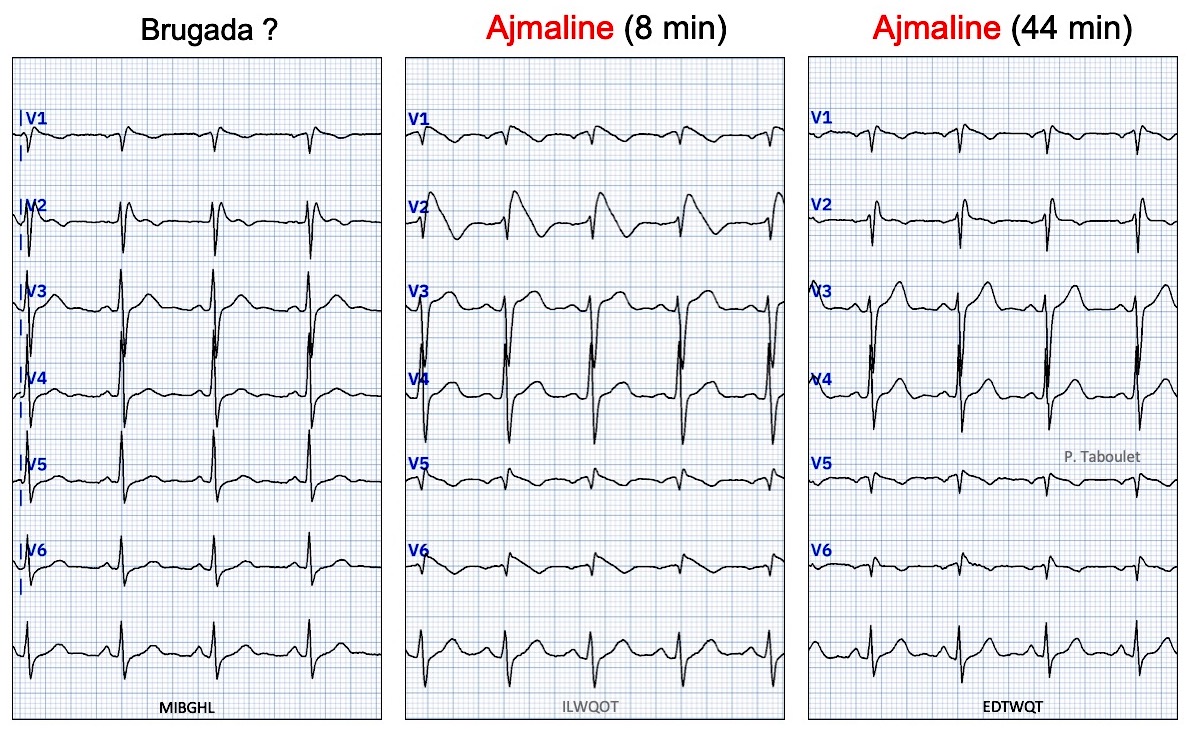
- Un test à l’ajmaline (ou un autre sodium channel blocker) permet de diagnostiquer davantage de Brugada type 1. Mais ce test est controversé en cas de Brugada type 2, en l’absence de symptômes ou d’antécédent familial de mort subite ou de syndrome de Brugada, car l’apparition d’un ECG de type 1 ne modifie pas la prise en charge (mais il est recommandé une surveillance accrue . L’ajmaline modifie non seulement l’ECG mais aussi les propriétés mécaniques du ventricule droit, révélant le caractère fonctionnel du SBr [13].
- Une imagerie cardiaque comportant au moins une échographie et dans certains cas IRM, scintigraphie, angiographie de contraste, coronarographie et/ou biopsies myocardiques est généralement réalisée pour éliminer une cardiopathie structurelle, notamment une myocardite et une DVDA.
- Une enquête familiale est systématique tandis qu’une enquête génétique peut être réalisée pour retenir le diagnostic [10][12]. Néanmoins, on ne sait pas en 2023 si le génotypage permet de stratifier le risque d’arythmie.
- Les indications de pose d’un défibrillateur implantable ont fait l’objet d’un consensus en 2013 [2]. Elles sont réservées aux patients ayant fait une mort subite ou une TV soutenue (classe I), proposées aux patients avec un ECG type 1 et une histoire de syncope en rapport probable avec un trouble du rythme (classe IIa), plus rarement en cas d’ECG Brugada qui présente une fibrillation ventriculaire induite par une EPs (classe IIb). Les complications fréquentes du défibrillateur en limitent les indications.
Les changements de style de vie suivants sont recommandés chez tous les patients diagnostiqués avec BrS:
- Éviter les médicaments qui peuvent induire ou aggraver l’élévation du segment ST dans les dérivations précordiales droites (par exemple, visitez www.brugadadrugs.org),
- Éviter la consommation excessive d’alcool.
- Traitement immédiat de la fièvre avec des antipyrétiques (voir cas clinique [14]).
La quinidine (classe IIa) [9] voire l’ablation de l’épicarde dans la chambre de chasse du VD sont des thérapeutiques adjuvantes éventuelles pour le traitement des arythmies (fibrillation atriale plus fréquente, et TV).
En cas d’orage rythmique, l’administration d’isoprénaline peut être efficace, notamment chez l’enfant.
Liste de médicaments contre-indiqués en cas de Syndrome de Brugada : ici
Superbe mise au point sur ce célèbre site (en anglais) http://lifeinthefastlane.com/ecg-library/brugada-syndrome/
Formation ECG YouTube (P. Taboulet) : Arythmie ventriculaire, Brugada, QT long
Si vous souhaitez améliorer ce contenu, merci de me contacter
Références réservées aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
